De los medicamentos a la vacuna

Además de los tratamientos sustitutivos, la Unidad de Biofísica de Leioa está trabajando en la obtención de la vacuna.
"El ejemplo más conocido de la falta de éxito de la vacuna hoy es el de la vacuna contra el agente vírico del sida de renombre fatal", frase que se puede leer en el artículo "Estrategias del virus para invadir células" de la revista Elhuyar de enero de 1996. El autor, José Luis Nieva, es un investigador que explicó, entre otras cosas, la necesidad de conocer la estructura de la membrana celular para evitar que el virus acceda a la célula a partir de ella.
Casi quince años después, ni la frase ni la explicación de Nieva han perdido actualidad. Más aún: El propio Nieva sigue investigando el mecanismo infeccioso del virus del sida para crear estrategias contra él.
Trabaja en la Unidad de Biofísica de Leioa, en colaboración con investigadores locales y otros grupos internacionales. Uno de sus objetivos es diseñar compuestos más eficientes que los antirretrovirales utilizados actualmente en el tratamiento del sida. Y es que, según Nieva, con los antirretrovirales actuales hay que utilizar dosis altas porque "las dianas son intracelulares". Por lo tanto, estos antirretrovirales deben atravesar la membrana celular, lo que hace que las dosis sean altas. "Para evitarlo ahora se buscan dianas extracelulares. En eso estamos nosotros, que el virus sea el diana", ha precisado Nieva.
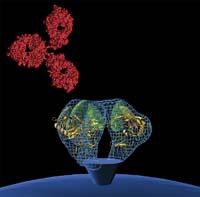
Así, se está investigando la interacción existente entre las proteínas espinosas que tiene el VIH en el exterior y la membrana de la célula que lo infecta. Las proteínas de espina son las llaves que el VIH utiliza para introducirlas en la célula y las debe introducir en determinadas cerraduras. Por ello, infecta diferentes tipos de células. Nieva ha explicado detalladamente en qué tipo de células y en qué lugar de la célula se produce la interacción: "El virus del sida está especializado en linfocitos, por la presencia de algunos marcadores. Uno de los marcadores es el receptor CD4 y otros dos son CCR5 y CXCR4".
Estos marcadores son, por tanto, las cerraduras; si se dificulta la interacción entre ellas y las llaves, es decir, las proteínas espinosas, el virus no puede entrar en la célula. De hecho, hay personas con inmunidad propia al sida. Estas personas tienen una mutación en el CCR5: al tener la cerradura muda, el VIH no puede acceder a los linfocitos. Los investigadores quieren conseguir algo parecido.
Pero no es fácil. Para empezar, no todas las cerraduras son iguales. Nieva ha afirmado que "no se puede usar una diana si no es redundante. Es decir, no puedes inhibir un elemento de la célula si no tiene un sustituto, sino la célula muere". Por eso no se puede utilizar el receptor CD4 porque no tiene sustitutos. En cambio, el CCR5 lo tiene, como lo demuestran las personas que lo tienen mutado. Lo mismo ocurre con el marcador CXCR4. "Por tanto, los inhibidores pueden desarrollarse contra ambos, de forma que la proteína de espina no pueda interaccionar con el receptor y el VIH no pueda entrar en el linfocito". De hecho, ya existe un medicamento maraviroc que bloquea el CCR5, pero no funciona en todos los casos.
Corazas y anticuerpos
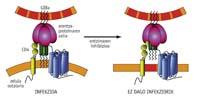
Otra forma de impedir la entrada es "vestir una coraza" a la célula. Esta estrategia, desarrollada en la Unidad de Biofísica, consiste en la transformación de la membrana celular. De hecho, el VIH entra por una zona determinada de la membrana, por la zona de esfingolípidos. Los investigadores han inhibido la enzima que introduce un doble enlace en los esfingolípidos. Como consecuencia, la membrana se rige y la membrana del VIH y la de la célula no pueden fusionarse. Es decir, el virus no puede atravesar la coraza.

En cualquier caso, Félix Goñi, director de la Unidad de Biofísica y jefe de la investigación, ha advertido que "tardará" en aplicarse a la terapia: "Para conseguirlo todavía hay que hacer mucho trabajo y primero necesitamos alguien que financie la investigación".
Mientras tanto, los investigadores están trabajando en otras estrategias. Nieva se centra en las proteínas espinosas. "Las proteínas de espina son necesarias para el virus, para unirlas a la célula", afirma Nieva. "Con ellos se inserta en la célula, se produce la fusión y extiende un poro. El objetivo de nuestro trabajo es comprender esto, sobre todo vacunación y fusión".
"Aquí tenemos dos opciones: utilizar como diana las proteínas espinosas o utilizarlas para hacer vacunas", explica Nieva. De hecho, el sistema inmunitario de la persona infectada genera anticuerpos contra estas proteínas, que son las estructuras que conoce y considera ajenas. "Nosotros estamos en ello. Por un lado, estamos desarrollando moléculas inhibidoras para que el VIH no se integre en la célula y, por otro, estamos elaborando anticuerpos contra el GP41, componente de la proteína espina".
Nieva confiesa que está trabajando en la investigación básica. Han conseguido desarrollar por el momento un inhibidor que funciona en el agua: "La molécula que hemos desarrollado ocupa el lugar del ligante natural, pero nosotros necesitamos una molécula que funcione en el medio de la membrana, no sólo en el agua".
En el mercado existe un inhibidor llamado Virip. "Estamos trabajando en el desarrollo de un inhibidor como él", ha destacado Nieva. Añade que hay algunos inhibidores que influyen en la fusión y da ejemplo a uno. Se llama Enfuvirtide y se utiliza en la clínica, pero no en tratamientos convencionales sino en terapias de rescate. Explica que estas terapias se utilizan en pacientes que han desarrollado multiresistencias con antirretrovirales. "El enfuvirtide se utiliza para la limpieza de virus multiresistentes de la sangre, ya que no tienen resistencia al mismo. Pero nosotros no investigamos en esta fase, intentamos impedir la vacunación del virus".
Objetivo vacunal
El objetivo final es conseguir la vacuna. Así lo acepta Nieva, y en eso también están investigando. No es fácil, se han descrito muchos anticuerpos que se producen en la infección pero no son capaces de bloquear la infección. Algunos son interesantes para los investigadores: Nieva ha mencionado 2F5 y 4E10: "Sobre todo esos, no hay mucho más. Ambos son anticuerpos monoclonales, detectados en los cuerpos de los pacientes y que actúan sobre la zona en la que están integradas las proteínas espinosas en la membrana celular".
La hipótesis de los investigadores es que estos anticuerpos inhiben las zonas de la proteína espina incrustada en la membrana. Nieva ha señalado que "es un paradigma bastante nuevo, pero hemos visto que ocurre en la naturaleza". Por lo tanto, destaca la posibilidad de vacunarse con ello.
Precisamente en la Unidad de Biofísica se está trabajando en el desarrollo de parte de la vacuna. Los anticuerpos añaden a los liposomas fragmentos de proteínas espinosas conocidas por los anticuerpos, y vacunan a los conejos para ver su respuesta inmune. "Esperamos que nuestros liposomas de peptido inmunógenos sean adecuados para combinarlos con vacunas de ADN que otras están desarrollando", explica Nieva. "Pero es muy complicado", ha dicho.
Además, los avances logrados en el laboratorio rara vez llegan a la clínica. Nieva ha puesto un ejemplo de algunos hexapéptidos allí desarrollados. Estos hexapéptidos son inhibidores de la proteína espina gp41, desarrollados en 2006 y patentados en 2008. Sin embargo, todavía no se han desarrollado para la clínica. De hecho, pocos compuestos superan la barrera.
Nieva lo sabe perfectamente: "Tenemos que ser realistas. De cada mil compuestos patentados, 30 llegan a sesiones clínicas, tres superan las sesiones clínicas y sólo uno de ellos avanza".






