Sexo, una variable olvidada por la ciencia

El síndrome de Yentl no es un síndrome real, pero sí un fenómeno grave. El médico Bernadine Healy, bajo el título The Yentl Syndrome, denunció que las mujeres con enfermedad cardiovascular recibían frecuentemente diagnósticos y tratamientos inadecuados. En homenaje al protagonista de una película, puso el nombre de Yentl al síndrome. En la película, Yentle quería estudiar Talmud, las reglas y costumbres de los judíos. Sin embargo, al ser mujer, esta escuela estaba prohibida y se disfrazó y sólo haciéndose pasar por hombre consiguió tener la misma oportunidad que los hombres.
¿Qué tiene que ver esta película con las enfermedades cardiovasculares? Pues bien, Healy se vinculó a que cuando las mujeres que sufrieron un infarto del corazón acudían al hospital con un malestar previo, los profesionales sanitarios no percibían que era un problema de corazón ni hasta que se produjera el infarto. De hecho, los catalogados en los manuales de cardiología como síntomas típicos de la angina del corazón procedían de estudios realizados exclusivamente con hombres. Pero la anatomía de las venas cardíacas es distinta en las personas y también los síntomas. Por tanto, los síntomas típicos de las mujeres no siempre se ajustaban a los criterios clínicos típicos, lo que confundía el diagnóstico. Si alguna mujer expresaba el mismo dolor de angina que los hombres, por el contrario, le diagnosticaban con facilidad la angina del corazón. Así es como Healy compara la película con la situación de los hospitales. Según él, en ambos casos, las mujeres sólo adquirían un trato correcto cuando aparecían hombres, en uno vestidas de hombres y en el otro presentaban síntomas de ser humano.
De la mano de esta editorial se han ido aclarando las diferencias sexuales de la angina del corazón. El dolor de angina se produce cuando existe una insuficiencia coronaria del corazón y, en los hombres, se describe como una sensación de dolor de pecho y/o presión extensible a los brazos. Las mujeres no siempre tienen dolor de angina antes de un infarto del corazón, y en las que lo sufren, las características del dolor pueden ser diferentes: aguijones de pecho y dolor que se extiende al cuello, al matorral, a la garganta, al tórax o al respaldo. La respiración también es frecuente en ambos sexos.
Sin embargo, el síndrome de Yentl sigue vivo y hay quien dice estar en plena forma. Dado que la incidencia de los infartos es mayor en los hombres, se sigue considerando como enfermedad masculina al olvidarse de que es la principal causa de muerte en ambos sexos. Debido a estos fenómenos y carencias, el pronóstico de las mujeres con insuficiencia cardíaca es hoy más flojo. De hecho, las pruebas diagnósticas y los tratamientos no son tan precisos para las mujeres como para los hombres, ya que los experimentos preliminares, en general, se han realizado con el sexo masculino. ¿Por qué sólo con los machos?

Lejos de las costillas de Adán
Hace unos pocos años se pensaba que sólo las células del sistema reproductivo se diferenciaban en función del sexo, que el resto de células y sistemas biológicos eran idénticos en ambos sexos. Así las cosas, parecía suficiente realizar los experimentos con los machos, ya que se sabía que en las hembras los resultados eran los mismos. Ahora sabemos que toda célula tiene el sexo de su dueño y que hay muchas diferencias más allá del sistema reproductivo. Por ejemplo, las células inmunitarias de las hembras responderán con más fuerza ante una bacteria y lo eliminarán con más facilidad. Por otra parte, esta gran reacción inmunitaria espontánea tiene también su lado negativo. Las mujeres padecen más enfermedades autoinmunes como la artritis y la esclerosis múltiple, en las que las defensas atacan al propio cuerpo. La mayor incidencia de depresión entre las mujeres también está relacionada con esta gran inmunidad, ya que se cree que la actividad permanente de las defensas puede dañar los espacios emocionales del cerebro. El riesgo de mortalidad por cáncer es 1,6 veces superior en los hombres. Aunque desconocemos la causa de esta última, los investigadores han sugerido diferentes mecanismos antioxidantes y diferencias sexuales en el sistema inmune y las hormonas.
También se han encontrado diferencias sexuales en investigaciones in vitro, es decir, en investigaciones con células vacías sin utilizar animales. Las neuronas femeninas, por ejemplo, asimilan el mensajero que regula la dopamina, el dolor y el placer al doble de la velocidad que los machos. Además, las neuronas masculinas y femeninas se comportan de forma diferente durante la época de apoptosis, es decir, durante el proceso de muerte celular. En el caso de las células madre derivadas de los músculos, las células madre hembras son más persistentes y tienen mayor capacidad para regenerar el músculo esquelético. Por otra parte, las células del hígado de las hembras tienen más genes CYP3A. Esta última diferencia es fundamental, ya que este gen participa en la metabolización de muchos de los fármacos existentes en el mercado. En este sentido, las mujeres tienen un riesgo entre un 50-75% mayor de exposición a los efectos nocivos de los fármacos. A la vista de los datos anteriores es difícil comprender por qué no se realizan experimentos con hembras. Pero, como veremos a continuación, existe una idea fuertemente arraigada en la comunidad científica que hace que las hembras sean excluidas de los experimentos y que tiene que ver con la regla.
¿Hembras, complicadas o desconocidas?
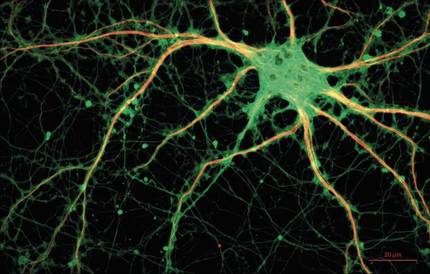
Según algunos investigadores, la incorporación de hembras en las investigaciones dificultaría la metodología de los experimentos y la obtención de resultados sólidos, ya que las hembras de ratón son más variables. Esta variabilidad se ha atribuido a alteraciones hormonales propias del ciclo estral, equivalente al de la regla humana. Además de aumentar la complejidad de las investigaciones, se sugiere que el uso de las hembras encarecería los experimentos, ya que se necesitarían más horas de trabajo para determinar en qué fase del ciclo estral se encuentran en cada momento, y que habría que comprar muchos ratones hembras para poder agruparlos según el ciclo.
Sin embargo, un gigantesco análisis realizado en 2014 en EE.UU teniendo en cuenta ratones de diferentes razas reveló que las hembras no son más variables que los machos, ni en las mediciones biológicas ni en el comportamiento. En otras palabras, la variabilidad que pueden presentar las hembras con la fluctuación hormonal no es superior a la existente entre ellas. Esta última investigación ha puesto en cuestión esta necesidad de controlar el ciclo estral que antes se consideraba fundamental.
A pesar de todo, está claro que hay que tener en cuenta ambos sexos para que las investigaciones sean exactas y explotables, pero los datos que reflejan la práctica real no son muy satisfactorios. Sólo el 31% de los ensayos clínicos para la investigación de enfermedades cardiovasculares incluyen a las mujeres y los estudios de depresión con hembras no alcanzan el 45%. Además, según un trabajo realizado en la base de datos biomédica Medline, de los 443 artículos publicados en 2010 y 2011 sólo el 28% utilizó ratones hembras, y de los 71 artículos publicados en la revista Pain sobre el dolor en 2015, 56 no utilizaron hembras.
La otra cara de la moneda
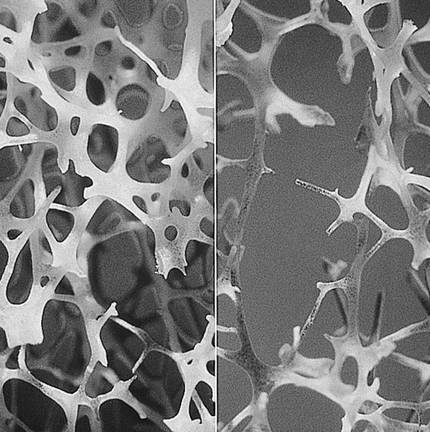
Si bien la tendencia general es contraria, hay enfermedades poco estudiadas en el sexo rosa que tienen mayor incidencia en las mujeres, como la osteoporosis. Se considera que una persona tiene osteoporosis cuando disminuye la consistencia de sus huesos y aumenta el riesgo de fractura ósea. Se ha investigado mucho sobre la osteoporosis de las mujeres, ya que tras la menopausia se detectan numerosos casos, pero también afecta a los hombres. En Europa, un tercio de las fracturas de cadera relacionadas con la osteoporosis se producen en hombres, pero tienen pocas posibilidades de prevención y tratamiento, ya que se considera una enfermedad postmenopáusica de las mujeres. La osteoporosis primaria, la más conocida, aparece con la edad y, con la menopausia, se agrava debido al descenso de los estrógenos que hasta entonces han protegido los huesos de la mujer. En los hombres, los andrógenos son los que tienen función protectora y su disminución es muy gradual, por lo que la osteoporosis no aparece de repente en los hombres. La osteoporosis secundaria, por el contrario, es más frecuente en los hombres que en las mujeres y está relacionada con situaciones clínicas y tratamientos que pueden causar la pérdida de masa ósea. Sin embargo, tenemos poca información sobre la osteoporosis masculina.
Otro tanto ocurre con el cáncer de mama. Su incidencia en hombres es muy baja, y prácticamente la totalidad de los estudios sobre el tema se han realizado con mujeres y animales hembras. Debido a su escaso conocimiento, el diagnóstico suele ser tardío y el tratamiento está basado en las mujeres, aunque se sugiere que el tipo de tumor puede ser diferente en los hombres.
Aunque parezca paradójico, hay organizaciones que tienen clara la necesidad de distinguir machos y hembras en sus investigaciones con el objetivo de la igualdad. La Asociación de Alimentos y Medicamentos (FDA) y el Instituto de Salud de Estados Unidos (NIH) han regulado la inclusión de ambos sexos en sus investigaciones. Además, se ha sumado a esta iniciativa las revistas Nature y Journal of Neuroscience Research, entre otras.
Bibliografía
Nota
El autor quiere agradecer la colaboración predoctoral del Gobierno Vasco.





