Du don à la production de sang
Le sang est doré pour notre corps, indispensable pour son bon fonctionnement. À l'œil nu, il ne ressemble qu'à un liquide rouge vif. Mais la couleur n'est pas la seule qui est intense, car le sang est un tissu vivant.
Le microscope est très utile pour connaître le secret de ce liquide merveilleux, car il montre différents types de cellules qui se trouvent à l'intérieur du sang: globules rouges, blancs, plaquettes... Le sang a de nombreux autres composants qui font du sang une grande importance dans le fonctionnement de l'organisme. Sans sang tu ne peux pas vivre !
Mais pour ceux qui ont commencé à répandre le sang d'un corps à l'autre, le sang cachait ces secrets et plus. Par exemple, ils ne savaient pas par où circulait le sang, ni ce qu'il fallait dire, il remplissait le sang.
Transfusions sanguines en marche

Il semble que les premières transfusions de sang ont été faites d'un animal à l'autre. Avec une seringue, ils prenaient quelques gouttes de sang d'un chien et les mettaient à un autre chien, par exemple. Puis, de l'animal à l'être humain, ils se transforment. Ils agissaient pour soigner les malades, mais avec de mauvais résultats.
La première transfusion de sang à un être humain fut réalisée en 1667 par le médecin de Louis XIV, Jean-Baptiste Denis. Il apporta du sang d'agneau à un jeune homme très malade. D'autres auteurs de la première transfusion étaient l'anglais Lower.
Depuis lors, les différends entre la France et la Grande-Bretagne ont été sans fin quant à la transfusion sanguine, de sorte que les deux souhaitaient s'imposer. Mais le débat perdait de force, car les transfusions de sang n'ont pas eu le succès attendu. Les échecs de ce type de thérapie ont d'abord été attribués au mauvais état de santé des patients. Mais à la fin, en France comme en Angleterre, ils ont limité l'utilisation de transfusions sanguines et a été interdit par le pape de Rome.

Ils ont passé de nombreuses années jusqu'à ce que les transfusions de sang reprennent force. XIX. Au XXe siècle, quelques médecins ont repris leur travail avec les transfusions. À cette époque, ils n'utilisaient pas une simple seringue, ils adaptaient les ustensiles et passaient le sang d'un homme à l'autre.
Naissance de l’hématologie
Cependant, il y avait beaucoup de récepteurs qui répondaient mal au sang reçu. Quand le plasma sanguin a commencé à se séparer des autres composants, ils ont découvert que quelque chose provoquait que tous les sang n'étaient pas compatibles. Aujourd'hui, il semble évident, mais à l'époque on ne connaissait pas le concept de compatibilité ou de groupes sanguins.
Lorsque le sang de deux personnes est mélangé, dans certains cas, les globules rouges se lient. Cela peut être vu à l'œil nu, car ils forment des coacides. Cette réaction était la cause de l'échec de nombreuses transfusions de sang. Or, le médecin autrichien Karl Landsteiner a voulu étudier en profondeur cette réaction, en extrayant du sang à ses compagnons dans le laboratoire pour vérifier la compatibilité entre eux. Elle date de 1901.
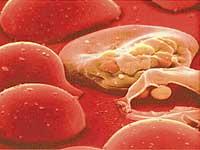
Landsteiner a séparé le sérum du sang, le plasma sanguin, du globule rouge, et a ensuite mélangé chaque sérum avec les globules rouges du reste des échantillons, un par un, pour voir si une réaction de liant se produisait. Complétant un tableau avec les résultats, il a distingué trois types de globules rouges: A, B et O. Le concept de groupes sanguins connus apparaît ainsi. Le groupe AB s'est séparé deux ans après le reste.
Il n'est pas surprenant que le groupe sanguin AB n'apparaît pas dans la session initiale, car il est assez rare. Seulement 4,5% de la population européenne a le sang du groupe AB. Par conséquent, il est compréhensible que dans aucun des échantillons prélevés par Landsteiner apparaissent ce groupe de sang.
La séparation des groupes sanguins a été une avancée majeure, mais il ya aussi plus de facteurs qui influencent la compatibilité. Le facteur Rh, par exemple, a été découvert en 1940 par Landsteiner lui-même accompagné par Alexander Salomon Wiener. On savait alors que les antigènes superficiels des globules rouges étaient ceux qui connaissaient les anticorps du plasma sanguin du récepteur et favorisaient la réponse immunitaire.
Clés de compatibilité
Les globules rouges peuvent contenir de nombreux antigènes différents. Quand on parle du facteur Rh, par exemple, ce n'est pas le seul antigène. Bien que le sang est classé comme Rh positif et Rh négatif, en fait ce facteur dépend de la combinaison de six antigènes. Ces antigènes sont D, d, C, c, E et e. Mais l'antigène D est celui qui provoque chez tous la réaction la plus violente des anticorps, il est donc généralisé: On dit que les Rh positifs sont ceux qui ont l'antigène D et les Rh négatifs qui n'ont pas l'antigène D.
Cependant, le système ABO est sans aucun doute le système de tri sanguin le plus connu. Ce système est classé selon les antigènes type A et type B. Ceux du groupe sanguin A ont l'antigène A, ceux du B antigène B, ceux de l'AB et ceux du groupe sanguin A et B et O n'ont pas d'antigènes de ce type dans les globules rouges.
La compatibilité sanguine des différents groupes sanguins dépend de ces antigènes, car celui qui a l'antigène A n'a pas d'anticorps dans le plasma qui réagissent contre A, mais contre B, tandis que le sang contenant l'antigène B contient des anticorps contre les antigènes A.

Le sang du groupe AB ne contient pas d'anticorps contre les antigènes A et B, de sorte que le récepteur sanguin du groupe AB peut recevoir du sang de tout groupe sanguin. En revanche, dans le sang du groupe O il y a des anticorps contre A et B, de sorte que le récepteur ne peut pas recevoir de sang qui n'appartient pas au même groupe.
Rh est un système spécial en ce qui concerne les anticorps, puisque les anticorps contre le système Rh, comme les anticorps du système ABO, ne sont pas propres, mais se produisent en entrant en contact les anticorps avec le sang contenant les antigènes du système Rh. Autrement dit, une personne avec du sang de Rh négatif n'a pas d'anticorps contre le sang de Rh positif, mais il suffit qu'une fois en contact il se produise anticorps, par exemple pendant la grossesse ou par une transfusion sanguine.
Cependant, comme déjà indiqué, il y a autant d'antigènes qui produisent des réactions de liant, bien que les plus violents se produisent quand un groupe sanguin ABO inadéquat est transfusion. Selon ces antigènes, il existe de nombreux systèmes de séparation des groupes sanguins: De Lewis, Kell, Kidd, Duffy...
Actuellement, il y a un grand soin dans la réalisation d'une transfusion sanguine, et en plus d'utiliser le sang du groupe et Rh correspondant à chaque récepteur, il est préalablement vérifié la compatibilité des deux sang par un test croisé, c'est à dire, il mélange dans une plaque le sang du récepteur et du donneur pour vérifier si une agglutination se produit.
Sang dans la guerre

Le problème de la compatibilité sanguine est bien au-dessus. Mais il ya un autre problème qui vient de longue date: la persistance du sang. Lorsque la Première Guerre mondiale a éclaté, on savait que pour traiter les blessés qui avaient perdu beaucoup de sang, il n'y avait rien comme des transfusions de sang, mais pour pouvoir l'utiliser dans la guerre, le sang devait rester plus longtemps.
À cette époque, la recherche pour conserver le sang a beaucoup progressé. D'une part, l'ajout d'un citrate de sodium a empêché la coagulation et, d'autre part, l'utilisation de réfrigérateurs permettait au sang d'atteindre des zones de combat. Pendant la Seconde Guerre mondiale, les transfusions sanguines ont été considérablement étendues et 380.000 unités de sang auraient été utilisées. En 1982, les soldats britanniques ont reçu du sang lors de leur voyage à Malouines, ce qui leur a permis de geler ce sang et de transcender les blessés.
Actuellement le sang dure 35 jours, naturellement, traité correctement. Au fil du temps, les protéines sont dénaturées et l'hémolyse se produit. Cependant, cette période d'expiration a été prolongée pour des situations spéciales comme les guerres.

Mais en 1982, il y avait un problème qui préoccupait davantage la société des transfusions de sang : le sida. Bien que les détails de cette maladie n'aient pas encore été clarifiés, elle s'étendait constamment. Et comme on l'a connu plus tard, l'une des voies de propagation du virus était les transfusions de sang. L'insécurité des transfusions a déclenché l'alarme et a diminué le nombre de donneurs de sang qui jusqu'alors grandissait.
Ce fut un grand recul pour les transfusions de sang. Le sang qui jusqu'alors était source d'énergie et de santé est devenu dangereux. Les gens voyaient avec suspicion les transfusions et craignaient tout ce qui concerne le sang.
Cependant, en 1986, des mesures ont été prises et l'ordre d'analyser tout le sang donné a été établi. Cependant, le nombre de donateurs a augmenté de nouveau. En fait, le don de sang était établi comme un acte volontaire, ne pouvait forcer personne à donner du sang et était un acte altruiste.
Grâce à l'action volontaire de don, le sang est obtenu gratuitement, mais ne croyez pas que le sang est bon marché. Il a été mentionné que pour le corps est urregorri, mais aussi pour le modèle du système de santé. Si l'on tient compte de la valeur de la bourse de sang et des tests analytiques qui sont effectués pour s'assurer que ce sang est sûr, chaque sac de sang ou unité de sang a une valeur minimale de près de cent euros.
A la recherche du sang parfait
Par conséquent, le sang est cher, il convient de durer plus longtemps et, parfois, il risque de transmettre des maladies. Par conséquent, l'un des points forts des chercheurs est actuellement d'obtenir un sang moins cher, beaucoup plus long et totalement sûr.
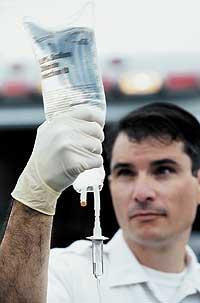
Celui qui obtient un sang synthétique ou artificiel qui remplit toutes ces caractéristiques aura un peuplier. Jusqu'à présent, il a obtenu le sang synthétique, mais pas aussi artificielle que son nom l'indique. En fait, entre autres choses, il a été obtenu par la transformation du sang ‘naturel’; le traitement du sang humain permet l’obtention du sang sans antigènes ni substances polluantes, obtenant ainsi un sang universel qui sert aux récepteurs de tous les groupes sanguins.
Le problème qui a ce sang est qu'il ne répond pas à la troisième condition d'être bon marché. Mais il est très utile pour la guerre, car la transfusion peut être effectuée sans avoir besoin d'effectuer un test croisé, c'est à dire, vous ne perdez pas le temps de connaître le groupe sanguin. En quelque sorte, c'est le sang universel.
Pour obtenir un sang plus économique, vous pouvez utiliser le sang des animaux. Le sang du porc et de la vache sont quelques-uns des outils utilisés pour la recherche. Mais cette voie a une autre difficulté : il faut s'assurer qu'aucune maladie de l'animal ne passe à l'être humain.
Cependant, dans les transfusions, le sang est rarement utilisé dans son intégralité, habituellement ses composants sont séparés: globules rouges d'un côté, globules blancs de l'autre, plaquettes et plasma sanguin. Par conséquent, on étudie également l'obtention de ces composants par voie synthétique. Avec les globules rouges et le plasma on a obtenu de bons résultats, mais pas avec les globules blancs et les plaquettes.
Les transfusions de globules rouges sont effectuées dans des cas graves d'anémie et en cas de blessés qui ont perdu beaucoup de sang. Dans ces cas, les muscles reçoivent peu d'oxygène. Et comme l'oxygène est transporté par l'hémoglobine des globules rouges, le laboratoire recherche des hémoglobines synthétiques qui peuvent transporter encore plus d'oxygène. Par exemple, en utilisant des matériaux fluorés ou en remplaçant l'atome de fer qui est dans le noyau de l'hémoglobine par un autre métal.
Un de ces substituts synthétiques de l'hémoglobine, Polyheme, a provoqué un grand conflit aux États-Unis. Ce composé a commencé à être testé dans les ambulances. La polémique se pose parce que le patient n'a pas la capacité de décision à ce moment-là, car il est utilisé en cas de blessures graves.
Cependant, le succès de Polyhem représente une révolution dans les services d'urgence. Mais les laboratoires qui développent d’autres produits ne sont pas endormis, ne veulent pas rester en arrière et veulent retirer leur ‘sang synthétique’ le plus tôt possible.
Certains composants du plasma sanguin peuvent être synthétisés aujourd'hui, comme le facteur VIII pour hémophiles. On obtient de nombreux composés du plasma sanguin comme les vaccins, les gammaglobulines, le facteur VIII... Pour l'obtention industrielle de ces substances, il est nécessaire de destiner de grandes quantités de plasma des donneurs de sang à l'industrie. La synthèse dans le laboratoire facilite le processus.
On observe que le sang artificiel réel est encore loin. En fait, il n'est pas possible pour le moment de synthétiser les globules rouges, et encore moins les plaquettes et les globules blancs. Seuls des substituts artificiels de quelques composants sanguins ont été obtenus. Et pour l'instant, le seul capable de synthétiser le sang est le corps humain. Cependant, les progrès sont constants et, avant qu'on puisse l'imaginer, nous aurons un substitut synthétique du sang.
Un trésor plein de secrets
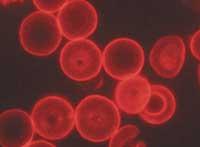
Les chercheurs ont effectué les premières transfusions qui imagineraient difficilement la complexité du sang. Ainsi, un centimètre carré de sang contient entre 4,5 et 5,5 millions de globules rouges ou érythrocytes, entre 7 et 12 mille globules blancs ou leucocytes et entre 150 et 400 mille plaquettes; et en outre, dans le plasma sanguin il ya des hormones, sels minéraux, vitamines, protéines et autres composés.
Tous ces composants sont nécessaires au bon fonctionnement du corps. Le sang est un véhicule efficace de la nourriture et des déchets. En outre, il remplit onze fonctions, dont les mécanismes pour éviter les saignements et protéger le corps des infections.
Opportunités, le meilleur de soi
Pour effectuer une transfusion, on prend en compte la compatibilité des groupes sanguins, mais on sélectionne de préférence le sang du même groupe sanguin que le récepteur. C'est-à-dire, lorsque le récepteur peut recevoir du sang d'un autre groupe de sang, la première option est le sang du même groupe.
Par exemple, ceux qui ont du sang du groupe AB peuvent prendre du sang de n'importe quel autre groupe, mais la première option est d'introduire du sang du groupe AB, si ce n'est pas possible on utilise celui du groupe A ou B et la dernière option est le sang du groupe O.
Dans certains cas d'urgence, surtout quand il n'y a pas de temps pour connaître le groupe sanguin du patient, on utilise le sang du groupe O, donateur universel. Cependant, dans ces cas, le sang pour la transfusion n'a généralement pas de plasma, évitant les réactions d'anticorps dans le sang du groupe O.
Avec le facteur Rh, on fait de même. Le sang Rh positif peut prendre Rh négatif, mais la première option est d'introduire Rh positif.
Cependant, avant de réaliser une transfusion, le laboratoire assure la compatibilité du sang en mettant en contact les deux sang.
Cependant, lorsque cela est possible, des transfusions autologues sont effectuées, c'est-à-dire que votre sang est introduit au patient. Quelques mois avant une opération préalablement programmée, le patient donne du sang, évitant de nombreux risques possibles, puisque le système immunitaire combattra difficilement son propre sang.
Le chemin du sang

Le sang du donneur parcourt un long mais rapide chemin jusqu'à ce qu'il soit reçu par le receveur. Dans chaque performance, une unité de sang (450 ml) est recueillie dans un sac spécial qui est porté à la banque de sang. Dans le don de sang, de petits échantillons sont également prélevés pour effectuer des tests analytiques qui assurent l'absence de maladies potentiellement dangereuses pour le récepteur, y compris le test VIH et le test d'hépatite B et C.
La plupart du sang qui arrive à la banque de sang est distribué en composants. Ainsi, des unités de globules rouges, des plaquettes et du plasma sont préparées. Cependant, environ 90% du plasma est destiné à l'industrie pour l'obtention de albumines, de gammaglobulines ou de composés comme le facteur VIII. Ces composés sont utilisés pour traiter de nombreuses maladies.





