Merci de tout cœur
L'opération a eu lieu à l'hôpital Groote Sehur. Le récepteur s'appelait Louis Washkansky, il avait 54 ans et était en phase terminale à cause d'une grave maladie cardiaque. Pour sa part, Dennise Aan Darvall, 23 ans. La fille a été écrasée par une voiture et quand il est arrivé à l'hôpital, il ne pouvait rien faire pour lui. Son père, désespéré, a donné la permission de transplanter le cœur de sa fille.
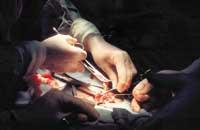
Le donneur et le receveur ont été installés dans les salles d'opération adjacentes. Quand l'activité cardiaque du donneur a cessé, ils ont attendu sept minutes pour vérifier qu'il ne respirait pas et qu'il n'avait pas de réflexes. Puis il a été donné pour mort et son cœur a remplacé celui de l'homme. L'opération s'est très bien passée : le cœur a commencé à battre tout de suite sur la poitrine de l'homme et, le dixième jour après la greffe, Louis Washkansky marchait dans la chambre de l'hôpital.
Les gens ont suivi jour après jour la situation de Washkansky. Les nouvelles diffusées par les médias ont réveillé l'espoir de ceux qui souffraient d'une grave maladie cardiaque ; il semblait que les transplantations cardiaques deviendraient normales. Mais le 18ème jour après l'opération, Washkansky est mort. Les médicaments qu'il prenait pour empêcher le rejet ont totalement handicapé le système immunitaire de l'homme, ce qui a provoqué la capture de la pneumonie et de sa mort. Par conséquent, le succès n'était pas total.
Ensuite, Barnard a continué à effectuer des transplantations cardiaques, et même si l'un de ses patients a réussi à vivre plus d'un an après l'opération, le reste n'a pas duré longtemps. Comme dans le cas de Washkansky, les médicaments pour éviter le rejet laissaient les patients en situation de déprotection et risquaient d'attraper toute infection. En 1971, sur les 170 patients dont le cœur a été transplanté, 146 étaient morts. Face à cette situation, les médecins ont décidé de ne plus effectuer de transplantation cardiaque, y compris Barnard.
La cyclosporine a révolutionné
Seul Norman Shumway a continué, avec la première transplantation cardiaque aux États-Unis. Shumway a créé un groupe pour analyser le problème du rejet. Il était évident que le système immunitaire du récepteur «s’endormit» pour que le corps accepte l’organe étranger, et pour cela on utilisait des immunosuppresseurs. Cependant, cela laissait la porte ouverte aux infections.
Afin de trouver une solution, l'équipe de Shumway a inventé une méthode de prévention des rejets qui consistait à prélever des échantillons cardiaques par un cathéter, son analyse et la prévision de la crise de rejet. De cette façon, les immunosuppresseurs n'augmentaient que lorsqu'il y avait un risque de rejet, tandis que lorsqu'il n'y avait pas de danger, des doses plus petites étaient utilisées et les patients étaient plus protégés des infections.
Mais le plus grand progrès a été réalisé grâce à la cyclosporine. En 1974, un chercheur norvégien découvre dans un champignon une substance appelée cyclosporine. On a constaté que la cyclosporine était adaptée à une utilisation en transplantation, évitant le rejet de l'organe étranger, mais en même temps le système immunitaire du récepteur maintenait la capacité de réponse aux infections. Shumway l'a testé immédiatement et a obtenu de bons résultats.
Après Shumway, de nombreux autres médecins ont repris les transplantations cardiaques et grâce à la cyclosporine, la vie des récepteurs s'est considérablement allongée. Par la suite, d'autres immunosuppresseurs ont été trouvés utilisés dans tous les rempotages. Actuellement, le problème principal n'est pas de traiter le rejet, mais il ya moins d'organes de transplantation que nécessaire.
Et avant Barnard, quoi ?
Premières références aux transplantations Bien qu'elles datent de l'an 700 (dans un document indien de l'époque, on explique comment faire les greffes), XIX. Jusqu'au XXe siècle, on n'a pas beaucoup avancé. À cette époque, deux grandes découvertes ont été faites : l'anesthésie et l'antisepsie. Dès lors, il a été possible de réaliser et de guérir des opérations longues et complexes.
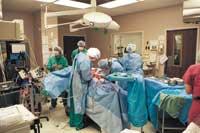
Cependant, des progrès réels XX. Ils sont venus au 19ème siècle. Au début du siècle Karl Landstein a observé qu'il y avait quatre groupes de sang. Sachant cela, on pouvait faire des transfusions plus sûres et on a connu les fondements de l'immunité. À la même époque, Alexis Carrel a développé une méthode de liaison entre les vaisseaux sanguins. Avec Lindberg, il réalise le premier cœur « artificiel » et, entre 1902 et 1912, Carrel réalise les premiers rempotages expérimentaux de cœur et de rein.
Dans les années 40, Medawar expliqua pourquoi le rejet des organes transplantés se produisait et en 1955 Demijov réussit à faire survivre le patient pendant 6 jours, en insérant le cœur du donneur sans enlever celui du receveur. En 1957, Neptune, transplantant le cœur et les poumons ensemble, réussit à faire vivre le patient 6 heures et Webb et Howard 22 heures. En 1964, Hardy injecta le cœur d'un chimpanzé à un homme et, bien qu'il soit décédé une heure plus tard, on le vit dominer techniquement. De ce chemin Barnard a obtenu la première greffe de coeur chez les humains.





