Gracias de corazón
La operación se llevó a cabo en el hospital Groote Sehur. El receptor se llamaba Louis Washkansky, tenía 54 años y estaba en fase terminal debido a una grave enfermedad del corazón. Por su parte, Dennise Aan Darvall, de 23 años. La chica fue atropellada por un coche y cuando llegó al hospital no se podía hacer nada por él. Su padre, desesperado, dio permiso para trasplantar el corazón de su hija.
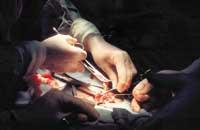
El donante y el receptor fueron instalados en los quirófanos adyacentes. Cuando paró la actividad cardíaca del donante, esperaron siete minutos para comprobar que no respiraba y que no tenía reflejos. Entonces fue dado por muerto y su corazón sustituyó al del hombre. La operación salió muy bien: el corazón empezó a latir enseguida en el pecho del hombre y, el décimo día después del trasplante, Louis Washkansky caminaba por la habitación del hospital.
La gente siguió día a día la situación de Washkansky. Las noticias difundidas por los medios de comunicación despertaron la esperanza de quienes padecían una grave enfermedad del corazón; parecía que los trasplantes del corazón se harían normales. Pero el 18º día después de la operación, Washkansky murió. Los medicamentos que tomaba para evitar que se produjera el rechazo incapacitaron totalmente el sistema inmune del hombre, lo que provocó la captura de la neumonía y su muerte. Por lo tanto, el éxito no fue total.
A continuación, Barnard siguió realizando trasplantes cardiacos, y aunque uno de sus pacientes consiguió vivir más de un año después de la operación, el resto no duró mucho. Al igual que en el caso de Washkansky, los medicamentos para evitar el rechazo dejaban a los pacientes en situación de desprotección y corrían el peligro de atrapar cualquier infección. Para 1971, de los 170 pacientes a los que se trasplantó el corazón, 146 estaban muertos. Ante esta situación, los médicos decidieron no realizar más trasplantes cardiacos, incluso Barnard.
La ciclosporina revolucionó
Sólo Norman Shumway siguió adelante, con el primer trasplante de corazón en EEUU. Shumway creó un grupo para analizar el problema del rechazo. Era evidente la necesidad de “dormirse” el sistema inmune del receptor para que el cuerpo aceptara el órgano extraño, y para ello se utilizaban inmunosupresores. Sin embargo, esto dejaba abierta la puerta a las infecciones.
Con el objetivo de encontrar una solución, el equipo de Shumway inventó un método de prevención de rechazos que consistía en la toma de muestras cardíacas a través de un catéter, su análisis y la previsión de la crisis de rechazo. De esta forma, los inmunosupresores sólo aumentaban cuando había riesgo de rechazo, mientras que cuando no había peligro se utilizaban dosis más pequeñas y los pacientes estaban más protegidos de las infecciones.
Pero el mayor avance se produjo gracias a la ciclosporina. En 1974, un investigador noruego descubre en un hongo una sustancia llamada ciclosporina. Se comprobó que la ciclosporina era adecuada para su uso en trasplantes, evitando el rechazo del órgano extraño, pero al mismo tiempo el sistema inmune del receptor mantenía la capacidad de respuesta ante infecciones. Shumway lo probó inmediatamente y obtuvo buenos resultados.
Tras Shumway, otros muchos médicos retomaron los trasplantes del corazón y gracias a la ciclosporina la vida de los receptores se alargó mucho. Posteriormente se han encontrado otros inmunosupresores que se utilizan en todos los trasplantes. En la actualidad el problema principal no es tratar el rechazo, sino que hay menos órganos de trasplante de los necesarios.
Y antes de Barnard, ¿qué?
Primeras referencias a trasplantes Si bien son del año 700 (en un documento hindú de la época se explica cómo hacer los injertos), XIX. Hasta el siglo XX no se avanzó mucho. En esta época se dieron dos grandes descubrimientos: la anestesia y la antisepsia. A partir de entonces fue posible realizar y sanear operaciones largas y complejas.
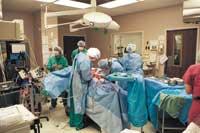
Sin embargo, avances reales XX. Vinieron en el siglo XIX. A principios de siglo Karl Landstein observó que había cuatro grupos de sangre. Sabiendo esto, se podían hacer transfusiones más seguras y se conocieron los fundamentos de la inmunidad. En la misma época, Alexis Carrel desarrolló un método de unión entre vasos sanguíneos. Junto a Lindberg, realizó el primer corazón ‘artificial’ y, entre 1902 y 1912, Carrel realizó los primeros trasplantes experimentales de corazón y riñón.
En la década de los 40, Medawar explicó por qué se producía el rechazo de los órganos trasplantados, y en 1955 Demijov logró que el paciente sobreviviera durante 6 días, insertando el corazón del donante sin quitar el del receptor. En 1957, Neptune, trasplantando el corazón y los pulmones juntos, logró que el paciente viviera 6 horas y Webb y Howard, 22 horas. En 1964, Hardy inyectó el corazón de un chimpancé a un hombre y, aunque murió una hora después, se vio que dominaban técnicamente la operación. A partir de ese camino Barnard consiguió el primer trasplante de corazón en humanos.





