Allaitement naturel: notions générales
La nutrition est généralement l'un des facteurs les plus importants pour le maintien de la santé. Le concept de « santé », en plus d’une nutrition satisfaisante et d’absence de maladie, inclut le bien-être psychologique et social. La nutrition de l'enfant n'est donc pas une simple contribution de nutriments urgents. C'est aussi une fonction qui exige d'assurer le meilleur niveau psychologique et social, et sur ce dernier aspect il faut que l'interaction entre l'enfant et la mère soit de qualité.

Il ya de grandes raisons d'affirmer que l'allaitement naturel est mieux que toute autre forme d'alimentation. L'allaitement est l'accomplissement physiologique du cycle reproducteur comme fonction, c'est-à-dire, tout en aidant à établir une relation étroite entre la mère et l'enfant, est spécialement adaptée aux besoins nutritionnels du nourrisson des premiers mois et contribue à l'adaptation immunologique à la vie extrauterne.
Toutes les espèces de mammifères produisent un lait spécial et optimal pour la croissance et le développement de leurs petits. Seule l'espèce humaine a essayé de changer et de remplacer cette étape. Grâce aux progrès technologiques, un substitut biologique acceptable basé sur le lait de vache a été développé, dont le premier objectif était de maintenir la vie et la croissance du nourrisson. Avec le temps, au fur et à mesure que des laits sont sortis de plus en plus sûrs et meilleurs, ces alternatives ont commencé à remplacer l'allaitement naturel.
Mais c'est la même technologie nutritionnelle, lorsqu'elle a étudié le Lait Humain, la seule qui a démontré que le lait maternel est irremplaçable pour le nouveau-né et le nourrisson, et qu'elle est capable de couvrir tous les besoins nutritionnels entre 5 et 6 mois, car en plus de fournir les macros et les micronutriments nécessaires, le nourrisson doit fournir des enzymes, modulateurs de croissance épidermique et allergique. À son tour, une situation hormonale se produit chez la mère qui réveille les sentiments maternels et récupère l'environnement physiologique prénatal, c'est-à-dire en inhibant l'ovulation, entrave le retour immédiat à la fertilité (un problème important aujourd'hui dans les pays pauvres du monde).

Enfin, nous dirons que l'allaitement naturel évite de nombreux risques d'alimentation artificielle, en particulier l'infection et le manque de nutrition dans les pays pauvres, les maladies ou les troubles allergiques, l'obésité et les troubles métaboliques occasionnels dans les pays riches.
Aujourd'hui, biochimiques, enzymes, anthropologues, psychiatres, pédiatres, nutritionnistes et professionnels de différents types de profession coïncident avec Mère Lactea et soulignent la valeur de l'allaitement naturel. Pour tout cela, les pédiatres devraient assumer l’axiome recommandé par Jelliffe and Jellife et assumé par la “European Society for Pediatric Gastroenteroloy and Nutrition”: “The Breast is Best”, “La poitrine est meilleure”.
Composition du lait humain
L'âge néonatale et le début de l'enfance sont, en termes nutritionnels, les temps les plus critiques des mammifères, car à ce stade, l'enfant vivra une situation inédite: dépendance d'une seule source d'alimentation, le lait. Presque il ne sera pas possible de compenser avec des additifs n'importe quel manque de régime. En outre, la croissance et le développement des tissus du nouveau-né sont rapides, de sorte que les besoins en nutriments essentiels sont plus élevés et spéciaux. À son tour, le foie et les reins du nouveau-né sont immatures et la tolérance alimentaire est plus réduite, car ces organes sont fondamentaux pour la régulation du métabolisme endogène et l'élimination des déchets.
Quand nous parlons de composition, les aspects nutritionnels et surtout ceux relatifs aux macronutriments (voir tableau "Composition du lait humain") nous viennent en tête. Il faut garder à l'esprit, cependant, que les micronutriments encore inconnus sont aussi importants que les premiers, mais aussi les propriétés immunitaires du lait humain, à savoir la capacité de combattre les infections. En outre, il faut noter que la composition du lait maternel est très variable et varie en fonction de la race et du continent. Aussi dans la même mère est différente selon la période de l'allaitement, le moment de la journée ou le moment de la même période de l'allaitement.

Il semble que les toxiques que nous introduisons à travers les aliments ou la respiration n'atteignent pas de concentrations dangereuses pour l'enfant dans le lait de poitrine. Cependant, la pollution chimique est un problème de grande préoccupation. Quant aux organismes vivants, les virus dangereux (les plus connus, mais pas les seuls, sont le virus du SIDA et le virus de l'hépatite B) peuvent contaminer le nourrisson avec du lait et des pointes de poitrine contaminées par le sang. L'infection par ces virus peut être transférée par le lait de la mère et dans les HBsAg, HCAg et GIB Ag positifs l'allaitement naturel n'est généralement pas recommandé, du moins dans les pays industrialisés ou riches.
L'influence de l'état nutritif de la mère est très limitée dans le volume et la composition laitière. La production laitière ne peut rester complètement que chez les mères très mal nourries. La quantité d'énergie consommée par la mère n'a rien à voir avec la composition du lait (sauf dans le modèle d'acides gras). La qualité de l'alimentation maternelle est également très limitée dans la composition de votre lait.
Quand on parle des besoins nutritionnels du nourrisson, la première chose à prendre en compte est que les besoins sont différents selon le monde ou le territoire, et bien qu'il nous semble qu'une quantité de lait est petite, il peut être suffisant pour l'enfant de cette région. Dans une région donnée, l'organisation FAO-OMS spécifie généralement une gamme de kilocalos en fonction du poids de l'enfant pour chaque âge, et les enfants nourris avec du lait maternel ne répondaient pas théoriquement à ce besoin énergétique, mais il a été démontré que ce besoin d'énergie était excessif (surtout à des âges compris entre 3 et 6 mois) et que l'allaitement naturel est suffisant jusqu'à 4-6 mois.
Pour vérifier cette dernière, on observe que le gain de poids des enfants nourris avec du lait maternel est égal ou supérieur à celui des enfants nourris avec du lait artificiel jusqu'à 4 mois. Sur une période de quatre à six mois, la courbe de gain de poids diminue et à partir de 6, le gain de poids des récepteurs d'allaitement naturel diminue. Vu ce qui précède, nous pouvons assurer que le lait maternel est une bonne source de nutrition pour les 6 premiers mois.
Il est nécessaire de prendre le beikosta (mot utilisé pour tout aliment utilisé dans l'alimentation du nourrisson autre que le lait humain ou le lait de formule), puisque le lait pur à partir de 6 mois dans de nombreux cas ne peut pas couvrir les besoins en énergie et peut aussi supposer le manque d'autres nutriments (le fer et la vitamine C).

Pendant le deuxième semestre de l'allaitement, l'alimentation doit être modifiée à travers le lait maternel ou de formule jusqu'à ce que le type de régime adulte soit lentement. Ce changement concerne le développement de la maturité physiologique et psychomotrice, mais il a une grande importance tant les facteurs culturels et historiques que les habitudes alimentaires du groupe socio-culturel du nourrisson. Les différences sont appréciées dans les moments et les types d'entrée du Beikost, dans la même région (bien que l'habitude est de commencer à entrer avec 4 mois).
On a tendance à allonger la durée de l'allaitement naturel pur. En 1982, l'Association européenne de gastroentérologie pédiatrique et nutrition (ESPGAN), compte tenu de la variation culturelle et alimentaire susmentionnée, a recommandé comme norme générale que le beykosta n'entre pas en moins de 3 mois ni plus de 6 mois.
Physiologie de l'allaitement
Dans le groupe des mammifères sociaux de haut niveau (primates, êtres humains, etc.) En plus de la pure intuition, le comportement appris dans les relations complexes entre mère et enfant revêt une grande importance. La société a oublié cet aspect de la croissance de l'enfant dans les états développés.
Le début de la lactogenèse est étroitement lié aux dimensions élevées de la prolactine. Cette hormone produit des enzymes spéciales qui prennent soin de la protéine du lait et de la synthèse du lactose. Bien que dans d'autres espèces de mammifères, le flux laitier continue indépendamment des mesures de prolactine, il est essentiel pour l'être humain de maintenir une forte concentration d'hormone pour son entretien. L'absorption est la plus grande force de traction de prolactine. Dans les sociétés traditionnelles, l'allaitement maternel ou l'allaitement maternel est fréquent, et souvent cette allaitement est celui qui nous indique le mieux la relation entre les mesures élevées de la prolactine et la longue durée de l'allaitement naturel.
La prolactine et les oestrogènes influencent le comportement de la mère. La prolactine a un effet lutéotrope et ses niveaux sanguins élevés éliminent les cycles ovulatoires. L'effet contraceptif de l'allaitement dépend du maintien de l'hyperprolactinémie, qui se réfère souvent à l'allaitement. Cette dernière est très importante dans les sociétés traditionnelles pour allonger le fossé entre les grossesses.
L'émission de lait est l'effet de l'ocytocine qui dégage l'hypophyse postérieure en réponse aux impulsions de l'hypothalamus; effet réflexe. Il est activé par l'action des récepteurs de la pointe de la poitrine, l'ocytocine coule dans le sang et agit sur la glande mammaire et l'utérus. Par conséquent, le lait est écrasé et versé dans la voie lactée.
Formation pour l'allaitement naturel
Les mammifères commencent à croître au début de la grossesse. L'hypophyse, le corps et les hormones produites dans le placenta créent des conditions qui favorisent la prolifération du système ductif et le développement de la structure alvéolaire. Vers la semaine 16 de grossesse les cellules laitières sont séparées. Ces cellules sont celles qui, après la grossesse et l'expulsion de la chaux, provoquent la production et la libération de lait par les glandes mammaires. La structure externe des glandes mammaires, le mamelon et les glandes bilgoraises (glandes de Montgomery) sont également préparées pour l'allaitement naturel.
Normalement, la mère n'a rien à faire pour préparer ses seins. Si la mère qui veut se nourrir de son lait avait un mamelon luth ou une variante anatomique similaire à celle de son cheval, elle devrait être traitée avant l'accouchement.
La taille des brisures ne doit pas être un obstacle à l'allaitement naturel. Les mamelons ou les launas en forme de chevaux doivent être pris en charge avant l'accouchement et le tube est le traitement le plus efficace. Le tube est appliqué sur le mamelon et l'auréole 8 semaines ou plus avant l'accouchement. Ainsi, la pression douce et continue qui se fait uniformément le long de l'auréole permet d'extraire le mamelon de l'orifice central.
Il faut tenir compte, en outre, que l'action elle-même d'allaiter n'est pas pure intuition, ni le comportement codifié. La femme, à sa naissance, ne sait pas s'allaiter et si elle n'a pas appris un modèle d'identification, elle ne sait pas quand son fils est né. Ceci est très fréquent dans les sociétés industrialisées.
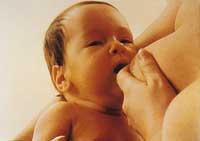
La plupart des mères et des nourrissons n'ont pas besoin de conditions particulières pour s'initier pleinement à l'allaitement naturel. L'absorption et la déglutition ont commencé quand ils sont dans le fœtus et il semble que le nouveau-né sait comment il est fait. Les deux sont coordonnés au moment de la naissance. Vous pouvez également observer simultanément le réflexe actif de musturation.

Dans l'acte d'absorption, le mamelon et l'auréole sont introduits dans la bouche de l'enfant et deviennent des structures comme un tube long. Les lèvres et les cirages du nourrisson forment le joint pour tenir le sein, contribuant ainsi à la pression négative de l'absorption. La langue, quant à elle, effectue des mouvements péristaltiques, c'est-à-dire par des ondulations et des déchirures qui font passer le liquide à travers les tubes de lait. Le tube du biberon ne nécessite pas de mouvement de ce type.
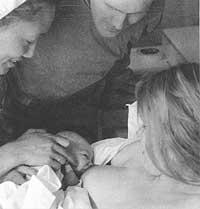
Quand commencer à allaiter?. Recommandé peu après l'accouchement. Une fois le cordon ombilical attaché, le bébé assis sur le ventre maternel se déplacera souvent à la recherche de la poitrine de sa mère. Le nouveau-né d'apgar (grande agilité) et non médical est prêt à prendre sa poitrine rapidement, prudemment. Par conséquent, il faut mettre le bébé dans la poitrine, de préférence dans les 30 premières minutes. Si ce n'est pas possible, il ne faut pas passer plus d'une heure sans se mettre dans la poitrine et en aucun cas après les 3 premières heures.
La raison de son implantation rapide est que le nouveau-né, en plus d'ingérer une pâte riche en défense contre les calories et les infections, avec sa seule présence, produit un stimulus qui peut augmenter la fluidité de la prolactine, favorisant l'augmentation du lait.
La fréquence d'allaitement des premiers jours dépend du choix de la mère et de la situation de l'enfant. La meilleure façon de réguler l'allaitement naturel est la flexibilité, en tenant compte des besoins de l'enfant et de son appétit alimentaire. Il faut écarter des horaires concrets dès le début. Pendant les premières semaines et jusqu'à ce que la bonne quantité de lait soit appliquée, le bébé sera mis pendant 10 minutes dans chaque combustion. Cela permet d'obtenir un stimulus pour les deux parties en quelques heures, mais dans ce cas, il ne doit pas être très précis. Il y a des enfants qui ont seulement besoin de 5 minutes pour vider une poitrine et d'autres qui ont besoin de 20 minutes ou plus. En outre, le contrôle de l'amarrage mesuré à l'horloge peut empêcher la sortie du lait et exige que dans les premiers jours on aspire pendant au moins 2 minutes pour compléter le reflet de la coulée.
Le bébé qui prend la poitrine est déjà prêt à prendre une nouvelle période de deux heures. La distance entre deux prises sera progressivement prolongée jusqu'à atteindre un sommeil minimum de 4 heures par jour. L'action d'amarrage elle-même changera et sera de plus en plus courte. Un enfant de 2-3 mois sera en mesure de retirer 80-90% du lait de poitrine dans les 3-4 premières minutes. Cependant, il faut laisser le bébé dans la poitrine jusqu'à ce qu'il soit rassasié (il peut durer entre 15 et 20 minutes).
Le biberon a des conséquences négatives, tant pour la mère que pour l'enfant, car il influence son adaptation et sa capacité de production de lait, en arrivant à modifier la relation mère-enfant. L'enfant nourri de lait de poitrine n'a pas besoin d'eau ou glucosé après avoir bu. Ces additifs ne parviennent qu'à réduire l'appétit de la poitrine. Les nouveau-nés qui prennent de l'eau perdent plus de poids et récupèrent plus lentement le perdu.
Une fois libéré à l'hôpital, et jusqu'à ce qu'un allaitement naturel fixe (environ 4 semaines) soit obtenu, il n'est pas recommandé d'appliquer des biberons. Quand il ya hypogalactie, “guérir” avec le biberon ne parvient à augmenter le problème, car il décourage correctement la poitrine.
Composition du lait humain
Sur les macronutriments on peut dire que leur énergie moyenne est de 70 kilocalories par litre (70 kcal/l), équivalent au lait de vache. Les glucides abondent, prédominant le lactose. Il est probablement dû au besoin d'énergie pour la croissance du cerveau et à l'absorption du calcium et d'autres minéraux.
La teneur en protéines est adaptée à la croissance du nourrisson. Cela évite l'apparition de restes qui entraîneraient un travail excessif pour les reins et le foie. Le lait humain est le lait étudié avec moins de concentration de protéines. Le manque d'allergénicité des protéines du lait maternel (surtout dans les premiers mois de vie) est très important car l'intestin de l'enfant est perméable aux macromolécules protéiques qui peuvent provoquer une réaction immunitaire. Une autre particularité du lait humain est sa teneur élevée en azote non protéique (25% du total d'azote et présent dans plus de 200 substances). Comme pour beaucoup d'autres substances, nous ne savons pas bien quelle est sa fonction, mais il nous indique que sa proportion est importante.
Les lipides fournissent à l'organisme des acides gras précurseurs de protaglandine, des vitamines liposolubles, des stérols et des phospholipides. Il convient de noter la forte concentration d'acides gras insaturés du lait maternel, principalement oléique et linoléique, tandis que la saturation est très faible. Les acides gras polyinsaturés à longue chaîne (KL-GAPIs) revêtent une grande importance. Il semble qu'ils sont indispensables dans la structure du système membranaire, dans les phospholipides du système nerveux central et dans la structure des cellules photoréceptrices du réseau. Ces CL-GAPI contiennent les concentrations appropriées, tout comme les laits artificiels, qui peuvent causer une insuffisance dans les lipides structurels.
Le lait humain présente une très faible concentration de minéraux (comme le calcium et les fossiles), mais avec de nombreux mécanismes son absorption est suffisante et suffisante pour minéraliser le squelette. Le fer est également rare, mais il absorbe entre 50-70% par la lactoferrine, quand dans tout autre composé il ne passe pas 30%. Quant aux vitamines, on peut dire que lorsque la mère est bien nourrie, le nourrisson nourri du lait maternel est très difficile de rester en manque de vitamine, à l'exception de la vitamine D et de la vitamine K (cette dernière quand l'allaitement naturel commence tard). En outre, enzymes pour le maintien du lait dans le lait humain, enzymes protéolytiques, hormones, etc. ils apparaissent.
Mais en plus des macro-accessoires mentionnés, d'autres molécules ont été différenciées: Les soi-disant Croissances Modérateurs. Ce sont de petites fractions du lait, des substances à faible poids moléculaire (comme la taurine) et des substances similaires aux hormones. Ils semblent avoir une grande importance pour les enfants ayant des problèmes de croissance. Bien sûr, les Laits Artificiels ne contiennent pas ces micro-accessoires.
Cependant, même si certains compléments nutritionnels du lait humain ont pu être produits (et comme nous l'avons dit, l'industrie est encore loin d'arriver à une composition concrète), ce qui est aujourd'hui impossible de produire sa capacité de protection contre les infections. Le lait humain a un contenu très important dans les facteurs immunologiques (qui va combattre les infections de son espèce, bien sûr) et le lait d'autres espèces, ou les produits obtenus à partir de celui-ci ne l'ont pas. Ils mettent en évidence des anticorps contre certains organismes internes, immunoglobulines, lysozyme, laktoferrine et macrophages.
Parmi les immunoglobulines, l'immunoglobuline liquide A (Ig A-J) est la plus importante, tandis que dans le lait de vache sont Ig G et Ig M. Il est synthétisé dans la glande mammaire et sa quantité quotidienne est stable pendant toutes les étapes de l'allaitement. Ig A-J agit contre de nombreux virus et bactéries. Il a une grande importance dans la première colonisation bactérienne de l'intestin du nouveau-né, bloquant l'adhésion des bactéries à l'épithélium. De plus, Ig A-J arrête les entérotoxines et empêche l'absorption d'antigènes dans les aliments. Ce dernier mécanisme explique pourquoi les allergènes nourris par l'allaitement naturel sont moins allergiques.
Une autre particularité dans le lait humain est sa teneur élevée en lactoferrine, avec une protéine de lactosérum de 10-25%. Cette substance montre exactement la différence et l'interaction entre le rôle nutritionnel et physiologique des protéines du lait humain. Ce rôle de la laktoferrine peut être résumé en 3 points : l'influence nutritionnelle (responsable de la grande utilité du fer), l'antimicrobienne (l'obtention du fer ne permet pas de libérer de ce métal rien nécessaire à la croissance microbienne) et l'influence mitogénique et trophique de la muqueuse intestinale.
Mais parmi les substances que nous pouvons trouver dans le Lait Maternel il y en a d'autres qui n'ont aucune influence ni sur la nutrition ni sur la défense de l'organisme. Par exemple, certaines hormones maternelles peuvent être détachées par le lait, mais leur concentration ne sera jamais dangereuse pour le nourrisson, du moins tant qu'elles sont physiologiques. D'autres substances non physiologiques circulent dans le lait maternel. Par exemple, l'éthanol (alcool) a la même concentration dans le lait que dans le plasma maternel. Bien que la plupart des médicaments que la mère peut prendre se trouvent dans le lait, nous devons toujours tenir compte de la tolérance aux médicaments de l'enfant (surtout dans les premières semaines), car l'épithélium intestinal est très perméable. Et nous devons toujours garder à l'esprit la question suivante: Le médicament est-il indispensable pour la mère?





