Luttes fatigantes trois décennies bientôt
Farmazian doktorea. Biofarmazia, Farmakozinetika eta Farmazia-teknologiako irakasle kolaboratzailea
Farmazia Fakultatea UPV-EHU, Vitoria-Gasteiz
Farmazian doktorea. Biofarmazia, Farmakozinetika eta Farmazia-teknologiako irakasle kolaboratzailea
Farmazia Fakultatea UPV-EHU, Vitoria-Gasteiz

Actuellement, 33 millions de personnes sont touchées par le sida dans le monde. Cependant, il existe également des données encourageantes du XVIIe Congrès international sur le sida qui s'est tenu en août 2008 au Mexique. Publication du rapport élaboré par l'Organisation des Nations Unies pour la Conférence – qui analyse les données de 147 pays.
Par exemple, le nombre de décès liés à la maladie a diminué par rapport aux années précédentes. En outre, le pourcentage de femmes enceintes séropositives qui reçoivent un traitement antirétroviral pour éviter la contamination des nouveau-nés a augmenté de 19% entre 2005 et 2007. Dans la même période, le nombre de nouvelles infections chez les enfants est passé de 410.000 à 370.000. De plus, de plus en plus de pays prennent des mesures pour atteindre l'universalité de la thérapie antirétrovirale. Par exemple, le Botswana, le Brésil, le Chili, le Costa Rica, Cuba et le Laos sont sur le point d'atteindre une universalité thérapeutique.
En tout cas, l'espérance de vie des patients a considérablement augmenté depuis la détection du virus jusqu'à nos jours. Selon le magazine The Lancet publié en juillet dernier, l'espérance de vie des personnes infectées par le virus s'est allongée de 13 ans entre 1996 et 2005 en Europe et en Amérique du Nord.
L'enquête a été menée par des chercheurs de l'Université canadienne Simon Fraser et de l'Université Bristol du Royaume-Uni, dans le cadre du projet The Antirétroviral Therapy Cohort Collaboration, et a été basée sur le suivi de 43.355 personnes qui, à 20 ans, ont commencé à recevoir un traitement antirétroviral. Aujourd'hui, l'espérance de vie des patients qui ont subi le traitement est d'environ 70 ans dans les premières phases de la maladie. La qualité de vie des personnes atteintes du sida s'est beaucoup améliorée et, en général, la société des pays développés est plus consciente qu'il y a quelques années.
Médicaments visibles
En outre, l'évolution rapide de la science apporte chaque jour des nouveautés intéressantes. Par exemple, de nouvelles stratégies pour le développement de médicaments. La thérapie antirétrovirale a été jusqu'ici basée sur l'évitement de la prolifération du virus. Pour cela, on utilise des médicaments inhibiteurs de deux enzymes, inhibiteurs de la transcriptase et de la protéase. Cependant, de nombreux séropositifs développent leur résistance aux médicaments de ces deux familles, de sorte que les scientifiques ont cherché de nouveaux médicaments.
L'un d'eux est le médicament erraltegrabir, qui est en vente en Espagne depuis mars 2008. Ce médicament est le premier de la famille des inhibiteurs de l'activité des intégras, qui inhibent la pénétration du matériel génétique du VIH dans les cellules humaines. Pour le moment, il est recommandé d'utiliser des patients présentant une charge élevée de virus et résistants aux autres médicaments.
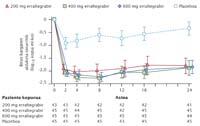
Les patients qui ont reçu le nouveau médicament ont montré des résultats spectaculaires. Selon les dernières données, après 48 semaines de traitement, l'erraltegrabir a démontré la capacité de réduire le virus à des niveaux indétectables. Peu à peu, le médicament peut augmenter le nombre de cellules CD4 du système immunitaire. Les cellules CD4 sont des lymphocytes de type T qui initient la réponse immunitaire et détruisent le VIH. Le patient est donc non protégé par d'autres virus ou bactéries.

La prochaine étape que l'on veut faire avec l'Erraltegrabir est d'analyser le résultat donné par le patient comme première option de traitement. Selon l'hypothèse des chercheurs, le raltégrabir pourra éradiquer le virus dans les six ou sept ans, ce qui empêchera le patient d'être soumis à un traitement à vie. Dans cette étude ont participé, entre autres, le Dr Gatell de l'Hôpital Clinique de Barcelone et le Dr Clotet de l'Hôpital Germans Trías i Pujol de Badalona.
L'équipe de Clotet enquête sur la destruction des dépôts du VIH pour s'assurer que le sida est possible grâce à des résultats aussi encourageants. En fait, même si le niveau du virus dans le sang n'est pas détectable, si les dépôts du VIH ne sont pas détruits, le virus pourrait doubler à nouveau et il serait impossible de guérir complètement le patient. L'équipe de Gatell étudie comment réduire les effets secondaires du nouveau médicament.
En plus de tout cela, il est important de noter que les thérapies antirétrovirales n'ont pas pour seul objectif d'améliorer l'état de santé des contaminés. La réduction du nombre de virus, en plus d'améliorer la santé du patient, réduit la contagiosité et normalement nous ne prenons pas en compte qu'une autre fonction du traitement antirétroviral est la prophylaxie, puisque nous associons la prophylaxie uniquement à l'utilisation du préservatif ou à la non-séparation des seringues.
Vaccins sombres
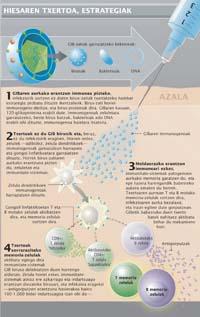
Parmi les mesures antirétrovirales, la plus amère est le vaccin. L'isolement du VIH en 1983 a permis de développer un vaccin qui briserait la diffusion du virus. De plus, peu de temps après l'obtention d'un vaccin efficace contre le virus de la leucémie de chat semblable au VIH, les chercheurs ont commencé à voir plus près le vaccin contre la pandémie. Mais ils n'ont pas encore réussi. Au cours des 25 dernières années, de grands efforts ont été faits et beaucoup d'argent a été alloué à ces enquêtes. En 2006, par exemple, 933 millions de dollars ont été investis dans des projets de développement du vaccin contre le VIH.

Du point de vue pharmacologique, différentes stratégies ont été utilisées pour le développement du vaccin. Initialement, il a été procédé à la recherche de molécules qui génèrent une réponse appropriée du système immunitaire, c'est à dire immunogènes qui augmentent la concentration d'anticorps capables de neutraliser le virus. Après un intense travail de recherche, on a découvert le présumé immunogène idéal, le 120-glycoprotéine de la surface du GIB-1.
En ce sens, le III vaccin contre la glycoprotéine 120-20. Les résultats de deux essais cliniques de la phase III, la dernière phase pré-commerciale, ont été publiés en 2005 et 2006. Les résultats ont montré que le vaccin a pu augmenter le nombre d'anticorps par rapport à la 120-glycoprotéine, mais qu'il n'était pas en mesure d'immuniser des personnes saines contre le VIH. Autrement dit, les personnes vaccinées avec des anticorps anti-glycoprotéines 120-20 ont la même possibilité de contracter le VIH que les personnes non vaccinées. Selon les experts, le manque de capacité préventive du vaccin est la conséquence de la variabilité génétique du virus et de sa capacité d'échapper aux anticorps.
Compte tenu des mauvais résultats du vaccin immunogène, des forces ont été déposées sur des lymphocytes de type T. L'objectif de cette deuxième stratégie, par rapport à la précédente, n'était pas prophylactique. Dans ce cas, stimuler la réponse des lymphocytes de type T visait à réduire le nombre initial de virus de l'infection, ce qui a montré un développement plus lent de la maladie et une moindre transmission du virus.
En septembre 2007, les résultats de l'essai clinique pour 3000 personnes – V520 de la société Merck et du département de santé des États-Unis – ont été publiés avec le premier vaccin destiné à augmenter la réponse des lymphocytes T. Malheureusement, selon l'analyse des résultats provisoires, bien que le vaccin augmente la réponse des cellules T, il est incapable de réduire le nombre de virus initiaux de l'infection. Cependant, les résultats de l'étude ont révélé le plus grand risque d'infection à VIH des personnes vaccinées.
Pour le moment, il semble que l'avenir est sombre. Cependant, pas tous ont cédé à la recherche du vaccin protecteur. Par exemple, le III intègre les stratégies d'immunogène et de lymphocytes T. un nouvel essai clinique de la phase 1 entre 16.000 hommes et femmes en Thaïlande.
La première phase de cet essai consistait à administrer aux volontaires un vaccin de type T qui active des lymphocytes de type T plus spécifiques que ceux qui activaient le vaccin V520, vCP1521. Dans la deuxième phase, ils ont reçu un vaccin anticorps contre la glycoprotéine 120-20. De cette façon, on a réussi à regrouper dans un même essai les deux stratégies thérapeutiques étudiées jusqu'ici, d'une part, en activant les lymphocytes T il s'agit d'une méthode d'attaque incorrecte et d'autre part, on attaque directement la glycoprotéine 120 de la surface du virus. Comme les résultats de la recherche sont attendus pour 2009, peut-être dans un an, nous serons plus optimistes.






