Nuevas técnicas de desarrollo de células madre
Farmazian doktorea. Biofarmazia, Farmakozinetika eta Farmazia-teknologiako irakasle kolaboratzailea
Farmazia Fakultatea UPV-EHU, Vitoria-Gasteiz

Las células madre tienen la capacidad de convertirse en cualquier tipo de célula corporal o desarrollar cualquier tejido, por eso son tan especiales e importantes. Debido a esta capacidad, los investigadores consideran que son útiles para el tratamiento de muchas enfermedades, como el Parkinson o el Alzheimer, o para la producción de tejido corporal.
Hasta el momento, los científicos conocían dos técnicas para desarrollar células madre embrionarias, pero desgraciadamente han surgido graves problemas e inquietudes éticas y religiosas. El argumento principal de las preocupaciones es que la obtención de células madre implica la destrucción o muerte del embrión. Las fuerzas políticas no han quedado fuera de ese debate y han impuesto severas prohibiciones. Por ejemplo, Alemania no admite trabajar con células madre embrionarias desarrolladas a partir de 2002, y en Estados Unidos no se subvencionan estudios que trabajen con células desarrolladas a partir de 2001.
Recientemente, la prestigiosa revista científica Nature ha publicado artículos sobre dos nuevas técnicas de desarrollo de células madre. De esta manera se quiere apagar el debate ético, político y religioso que se ha suscitado, ya que, según los autores, no es necesario destruir embriones en ninguno de ellos. ¿Hasta qué punto es cierto? ¿Conseguirán ahuyentar todas sus preocupaciones? El tiempo lo dirá.
Primeros métodos
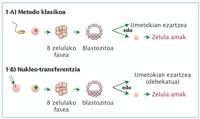
Los científicos han utilizado dos estrategias para obtener células madre a partir de embriones, el método clásico y la transferencia nuclear.
En el método clásico, una vez mezcladas las células sexuales del hombre y la mujer --espermatozoide y ovocito-, se forma el óculo fecundado. La célula fecundada comienza a separarse lentamente, llegando a ser un conjunto de ocho células (balstómero) y formando en un momento del proceso una estructura llamada blastozisto. Este método clásico consiste en la extracción de células del blastocisto y en la obtención de células madre tras mantenerlas en el medio de crecimiento.
El blastocisto se llama también "embrión implantable", ya que es capaz de crear un embrión si se coloca en el útero de la mujer (Figura 1-A). Por tanto, en esta estrategia, la extracción y uso de células del blastocisto impide la creación de un niño. En ello se basan todos los debates éticos y políticos que genera.

El método de transferencia de núcleo no utiliza espermatozoides. El punto de partida es un obocito no fecundado. Se quita el núcleo y se introduce el núcleo de un adulto. Así, este nuevo núcleo contiene todos los cromosomas y se empuja a la fase de células blastocistas. Entonces, al igual que en el método anterior, existe la posibilidad de obtener células madre (figura 1-B).
Además, las células madre obtenidas por transferencia nuclear contienen el mismo material genético que el donante del núcleo. Por tanto, los tejidos u órganos desarrollados a partir de estas células madre son perfectamente compatibles con el donante y no generan rechazo. La implantación en el útero de los blastocistos obtenidos mediante este sistema y el desarrollo del niño se denomina clonación humana y actualmente está terminantemente prohibida.
Nuevos caminos
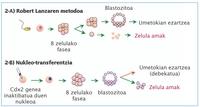
En los últimos tiempos, la revista Nature ha publicado información sobre dos nuevos procedimientos para la obtención de células madre. Uno de ellos ha sido dirigido por el equipo de Robert Lanza, que trabaja en Advanced Cell Technology. Lanza y su equipo dominan bien las técnicas reproductivas del laboratorio y, teniendo en cuenta las inquietudes éticas y políticas, han diseñado una nueva estrategia para el desarrollo de células madre. Para ello han tomado como base el blastómero, estructura de ocho células que se forma en el desarrollo del embrión.
Precisamente, para buscar los defectos genéticos del embrión, se despeja y analiza una de las células del blastómero. Así, Lanza pensó que esta única célula del blastomero podía ser utilizada para el desarrollo de células madre y que las otras siete células podrían destinarse a la formación del embrión (Figura 2-A). Mediante esta nueva técnica, el crecimiento de la célula aislada del blastómero en un medio apropiado permite obtener células madre capaces de desarrollar cualquier tejido.
Por su parte, los investigadores Meissner y Jaenisch, que trabajan en el MIT Massachusetts (Instituto Tecnológico de Massachusetts), han dado a conocer una nueva estrategia que ha creado blastocistas sin posibilidad de desarrollar embriones con los últimos avances en biología y genética.
Los investigadores han denominado su estrategia de 'transferencia de núcleo alterada' al introducir algunos cambios en la técnica básica de transferencia nuclear. Como se puede observar en la figura 2-B, los primeros pasos a seguir hasta la obtención del blastocinado son iguales a la transferencia de núcleo, pero una vez obtenida esta fase, apagan o desactivan un gen llamado Cdx2 con la ayuda de un vector de virus. Este gen es imprescindible para la formación de la placenta que realiza las interacciones madre-embrión, por lo que una vez desactivado, no será posible el desarrollo de embriones a partir de este blastozisto. Sin embargo, este blastozisto mantiene la capacidad de producir células madre para lo que los investigadores quieren utilizar.
Débiles expectativas
Para algunos, estas dos técnicas han traído un poco de luz al túnel infinito de la investigación de células madre. Sin embargo, cada nuevo procedimiento ha generado nuevas preocupaciones y problemas. En la estrategia propuesta por Lanza, no es posible conseguir células madre compatibles con cualquier paciente, lo que reduce su uso terapéutico. Además, hay científicos que no tienen muy claro si esta técnica que se ha demostrado con animales puede servir en los seres humanos, sobre todo porque en lugar de aplicar la estructura de ocho células se trabajará con una estructura de siete células.
Por otra parte, el método propuesto por Meissner y Jaenisch genera las mismas preocupaciones éticas que las primeras. Y es que el blastocisto, antes de cambiar genéticamente, tiene la capacidad de producir embrión, que sólo pierde después de la inactivación del gen. Entonces, ¿cómo justificar éticamente la desactivación de este gen?
Tras analizar las opiniones de varios expertos, parece que el método propuesto por Lanza es más apropiado o que al menos tendrá menos barreras éticas. El siguiente paso será conseguir resultados esperanzadores con los ratones con células humanas. Probablemente sólo sea cuestión de tiempo, y los investigadores creen que con el tiempo surgirá una verdadera luz en el camino de las células madre. Hasta entonces estos métodos deben tomarse con esperanza pero también con paciencia.





