El colesterol y nuestra salud
La mitad de las muertes en los países industrializados son responsables de la arteriosclerosis. La principal característica de esta enfermedad es la acumulación de colesterol en las paredes arteriales.
Base biológica de la enfermedad
Las necesidades diarias de colesterol de una persona son de 800 mg. El colesterol puede ser ingerido externamente o sintetizado en el hígado. Si se toma de fuera, el hígado no sintetiza.
La síntesis endógena, la del hígado, contiene 45 reacciones bioquímicas con otras tantas enzimas.
Norma B) Artículo 5.
En todas estas enzimas sólo mencionaremos la primera, la Hidroximetilglutaril KoA reducttasa o, brevemente, la HMG KoA. Esto controla todo el proceso.
Eso en cuanto al hígado. El resto de órganos recogen el colesterol que necesitan a través de la sangre.
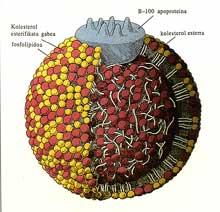
El colesterol es un lípido y por ello, como todos los lípidos, insoluble en agua. La sangre transporta el colesterol junto con las lipoproteínas, con las que genera complejos.
Las lipoproteínas, como su nombre indica, contienen lípidos y proteínas y son muy importantes. Cuanto más LDL, lipoproteínas de baja densidad, más desarrollado será la arteriosclerosis.
Cuando el nivel de colesterol sube, el riesgo de la arterosclerosis aumenta y aparece asociado al crecimiento del LDL que circula.
Esta apoproteína B-100, situada en la cubierta hidrofílica exterior, es rereconocida y asociada por el receptor de LDL.
El receptor de LDL es glicoproteína, es decir, contiene proteína y azúcar y, como ya se ha mencionado anteriormente, se asocia a apoproteínas B-100 y/o E. Este enlace también se produce en concentraciones muy bajas, 10-9M. En otras palabras, el receptor puede tomar LDL a pesar de estar entre mil millones de moléculas de agua. Como se puede observar, el LDL (que contiene colesterol) se asocia muy fácilmente a los receptores de LDL. Posteriormente se introduce en el interior de la célula mediante la degradación de la cubierta de ldl por las enzimas del lisosoma en un lisosoma, y tras romper el enlace de éster, el colesterol sale de la lisosoma. La tenemos ya dentro de la célula.
¿Pero cuáles son las funciones del colesterol? ¿Para qué sirve?
- Ir a las lenguas recién construidas. Participar en las hormonas cortisol y estradiol.
- Para convertirlos en ácido de mojón y posteriormente, mediante su secreción hepática a intestino, participar en la digestión.
Si se acumula el colesterol (siempre se quiere decir dentro de la célula) se producen 3 procesos:
- Inhibición de la síntesis de colesterol. Se interrumpe la síntesis de la enzima HMG KoA reductasa, por lo que no se produce más colesterol. Acumulación de ésteres de colesterol.
- La síntesis genética de los nuevos receptores de LDL se rompe, con lo que tenemos menos receptores de LDL en las membranas.
La mayoría de los órganos tienen células con receptores de LDL, pero el hígado, las cápsulas suprarrenales y el ovario tienen mucho más, ya que estos órganos necesitan más colesterol.
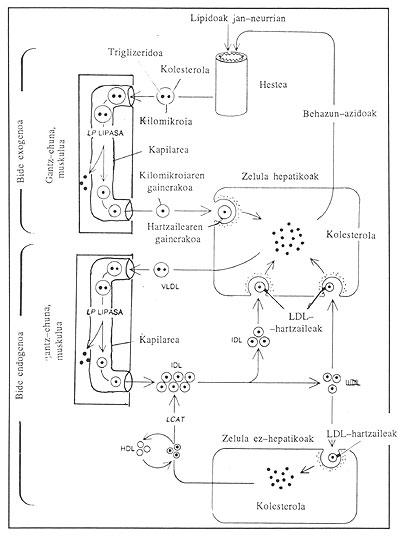
Origen de los LDL que circulan
El sistema de transporte para lípidos se puede realizar por dos vías: una exógena (para los triglicéridos absorbidos por el colesterol y el intestino) y otra endógena (para los trigilicéridos y colesterol que llegan a la sangre desde el hígado y otros tejidos no intestinales).
Sabemos que hay dos caminos que se reflejan en la imagen.
Vía exógena: Los lípidos de la medida alimenticia son introducidos en forma de lipoproteínas, llamados kilomicrois, que dejan triglicéridos al tejido graso (para guardarlos) y al músculo (para producir oxidación y energía) una vez que circulan.
Vía endógena: El hígado aporta VLDL (lipoproteínas de muy baja densidad) a la sangre. Estas nuevas lipoproteínas están formadas por triglicéridos sintetizados en el hígado. Aparecen los ésteres de colesterol y dos apoproteínas (apoproteínas B-100 y apoproteínas E).
Cuando una partícula VLDL llega a los capilares del tejido adiposo o músculo, se obtienen de ella los triglicéridos que transporta. El resto se convierte en IDL (Lipoproteína de media densidad). La mitad de estas partículas de IDL desaparece rápidamente (de dos a seis horas) por ingestión de hígados. Las partículas de IDL no capturadas, tras perder el apoproteína E, se transforman en LDL, pero estas moléculas de LDL que aparecen duran dos días y medio en la circulación sanguínea sin asociarse a receptores de LDL.
Hipercolesterolemia familiar
La importancia de los receptores de LDL en la enfermedad de Arteriosclerosis se puso de manifiesto cuando se vio que la falta de receptores de LDL provoca una enfermedad grave, hipercolesterolemia familiar (SH). Hay dos formas de esta enfermedad:
- Heterocigótica: su frecuencia es 1:500, el nivel de LDL de los pacientes es el doble del normal y a partir de los veinticinco años sufre infartos cardiacos.
- Forma homocigótica: su frecuencia es 1:1.000.000. Su nivel de LDL es seis veces superior al normal. Los pacientes sufren los infiernos a partir de los dos años. Como consecuencia, pocos superan los 20 años. Estos niños tienen una presión sanguínea normal, no fuman y los datos de glucosa en sangre son habituales. Esto nos muestra, sin duda, la relación causal entre el nivel de LDL que circula y la arteriosclerosis.
Para pacientes con una forma heterocigótica de enfermedad, se ha encontrado una posible vía de tratamiento: la disminución de los niveles de colesterol presentes en las células ayuda a la síntesis de receptores de LDL. Por ello, una forma de reducir los niveles de colesterol sería eliminar los ácidos biliares. Así, el hígado debería aumentar el uso de colesterol en la elaboración de ácidos biliares, por lo que las células del hígado deberán fabricar más receptores de LDL, lo que implicaría una menor aparición de colesterol en la sangre.
Se conocen algunos medicamentos que interrumpen el reciclaje de ácidos biliares: las resinas. Una de ellas, la colestiramina, conocida desde hace veinte años, reduce en un 10% los niveles de LDL en sangre, con lo que los infartos disminuían en un 20% en el grupo humano de mediana edad. Sin embargo, aparecía un problema. Este descenso del 10% a nivel de LDL, además de aumentar la producción de receptores de LDL, afectaba a otro proceso: el aumento de la síntesis de la enzima HMG KoA para aumentar la producción de colesterol en el interior de la célula.
Para evitar todo esto, se administraron a los pacientes dos medicamentos: por un lado, las resinas que reciben ácidos biliares, anteriormente citadas, y por otro, los inhibidores de la reducción HMG KoA y los medicamentos de conpatina y mebinolina que inhiben la síntesis de colesterol.
Los ensayos se realizaron con perros y los niveles de LDL disminuyeron un 75%. Los niveles de LDL en el caso de SH eri heterocigoto después de haber sido realizados en humanos eran habituales. Se puede decir que la enfermedad de los heterocinados SH estaba compacta, pero para los homocigatos SH tuvieron que encontrar otra solución, la vacunación.

Tras la introducción del hígado con un donante normal al paciente, su nivel de colesterol pasó de 1200 mg/dl a 300 mg/dl (casi el doble de lo normal), pero cuatro veces inferior al que tenía. Como se puede observar, aunque no es la mejor cura, se puede considerar muy positiva.
Y el punto que toca ahora es otro: ¿qué está sucediendo en los países industrializados para que mucha gente sin errores genéticos sufra un infarto o apoplejía? La arteriosclerosis que sufren la mayoría de las personas es debida a un nivel demasiado alto de LDL, cuyo origen debe buscarse en un error en la producción de receptores de LDL. Existe un número reducido de receptores de LDL, ya que su producción está limitada por factores genéticos y ambientales. Una de ellas es la comida.
Nuestra dieta es rica en grasas saturadas de origen animal y colesterol. Pero este no es el único factor. Ambas hormonas, estradiol y tiroides, contribuyen a la producción de receptores LDL hepáticos. Por lo tanto, las posibles molestias en estas dos hormonas pueden reducir los niveles de colesterol.
La concentración óptima de LDL en sangre para los receptores es de 50 mg/dl. Sin embargo, en Occidente el nivel normal es de 125 mg/dl. La alimentación necesaria para mantener este nivel se encuentra lejos de la existente en los países industrializados y es más chorreada que la de bajo contenido en colesterol recomendada por la Organización Cardiaca Americana. Esta medida significaría la eliminación de los lácteos y los huevos, y la exclusión de los alimentos ricos en carne y grasa saturada.
Vías naturales de escape de colesterol
Con el objetivo de no padecer las enfermedades anteriormente mencionadas, cada vez más gente se esfuerza en comprar alimentos que no eleven o, si es posible, bajen los niveles de colesterol. La forma más sencilla de reducir los niveles de colesterol es sin duda reducir el consumo de huevos, pero también hay otras formas de hacerlo. Para empezar, no estaría mal que en lugar de ir a supermercados vaya más a la tienda de verdura. De hecho, las verduras y los frutos pueden resultar de gran ayuda en el zumbido anti-colesterol. El yogur y los aceites polisaturados, junto con el ejercicio físico, nos ayudan a controlar nuestro enemigo. Vamos a verlo uno a uno.
I. Berenjena

Esta comida no es cabeza de lista por flauta, ya que ayuda a eliminar las grasas tomadas en la misma comida. Los productos que se producen en las planchas de esta verdura se asocian a las grasas, evitando su absorción.
II. Alcachofas
Es un tónico general que actúa como antitóxico hepático y evita la acumulación de colesterol en la molienda corporal, favoreciendo su expulsión. Las virutas de la alcachofa o alcachofa son patas crudas y cocidas en pocas aguas. En este último caso se recomienda beber agua de cocción.
La alcachofa favorece la secreción biliar y además presenta características hipoglucemiantes que reducen la presencia de azúcares en la orina de los diabéticos.
III. Ajo y cebolla
En la mayoría de los desayunos hay toallitas con mantequilla que eleva los niveles de colesterol. Para evitarlo podemos frotar la tostada con ajo.
En las sesiones desarrolladas por investigadores hindúes se ha demostrado que la introducción de ajo en la dieta evita la absorción de colesterol y el incremento de su nivel en sangre. Según los estudios, los desayunos con tostas y mantequilla elevan el colesterol un 20%. Al frotar el pan con numerosos ajos no aparece este incremento. El ajo, acompañado de alimentos grasos, contribuye al incremento de lipoproteínas de alta densidad (HDL), que son protectoras contra la arteriosclerosis. Como se ha mencionado anteriormente, los nocivos son lipoproteínas de baja densidad (LDL).
Por otro lado, el ajo es de gran ayuda para quienes sufren hipertensión. Para personas con arteriosclerosis e hipertensión tomar dos o tres dientes de ajo al día puede ser muy sano. El único problema, por supuesto, es su olor.

La cebolla cruda contiene vitaminas y minerales y actúa hipotensor en los casos de arteriosclerosis. Además, su sílice flexibiliza las arterias.
IV. Verdes leguminosas
Las judías verdes para combatir la arteriosclerosis son muy buenas, ya que reducen el número de LDL, y ello sin que el HDL disminuya el nivel de lipoproteínas de alta densidad. Este último punto es muy interesante ya que los HDL son patrocinadores.
La soja y sus derivados son muy ricos en proteínas y muy utilizados en la alimentación vegetariana y oriental. La alimentación a base de soja disminuye el nivel de colesterol desde el primer día, según estudios realizados en plantas.
Los vegetales que no consumen huevos ni lácteos presentan niveles muy bajos de colesterol y LDL.
V. Fibra vegetal
En los pueblos anglosajones a menudo se consumen copos de avena. Una vez al día, unos 125g, los niveles de colesterol se reducen en un 8% gracias a la fibra vegetal que contienen los copos de avena tras tres semanas. Según otros estudios, el copo de avena de 140 g de comida al día reduce el colesterol un 11% desde la tercera semana.
La fibra vegetal facilita el paso de los productos alimenticios por encima del embutido, lo que reduce la absorción de colesterol.
Entre las fibras vegetales destaca la pectina. Está presente en numerosas verduras y frutos frescos, sobre todo en manzanas y su corteza. La pectina de ahí es el triple de la pectina que hay en la manzana. Por lo tanto, el blanqueo supone la pérdida de fibra vegetal.
VI. Tipos de aceite
Los aceites vegetales más sanos son, sin duda, polisaturados, como la soja y el aceite de maíz.

Los aceites de girasol y los aceites mezclados de soja y girasol pueden beneficiarse de la arteriosclerosis.
Las aceitunas y los olivos, aunque menos favorables que los anteriores, afectan a la vesícula biliar y ayudan a la secreción biliar. Por eso se utilizan para tratar los cálculos biliares. El aceite de oliva virgen reduce los niveles de colesterol si no se mezcla con otras grasas. En ese caso, el efecto sobre el colesterol es desfavorable.
La mantequilla y la grasa son muy perjudiciales y deben ser erradicadas. Las leches desnatadas no son recomendables, ya que elevan los niveles de colesterol. Eso sí, pueden ayudar a mantenerse en forma.
VII. Vitaminas y oligoelementos
En contra de las enfermedades cardiovasculares, son muy interesantes algunas vitaminas: Por ejemplo, la vitamina C y la vitamina E, y los alimentos que las contienen. Como consecuencia de ellas, los niveles de HDL en sangre aumentan, estando más protegidos frente al colesterol.
Entre los oligoelementos, el más destacable es el Magnesio, que junto con las primeras vitaminas se encuentra en algunas fuentes habituales de levadura de cerveza, sal, trigo refrigerado, cereales integrales, melaza y vitamina C: limón, kiwi, perejil, plumero, berro, astalarrosa y otros frutos y verduras. Volveremos a mencionar: para superar la arteriosclerosis, debemos dirigir los primeros pasos hacia la horticultura.
En cuanto a la lecitina, según algunos dietistas, es la panacea contra el colesterol. Se encuentra en la yema, trigo refrigerado, cultivos integrales y otras semillas como pipas de girasol, soja, almendras y nueces. La lecitina emulsifica las grasas, es decir, disuelve los depósitos de colesterol. Las gotitas de colesterol que aparecen como consecuencia de este proceso pueden ser más fácilmente metabolizadas por nuestro organismo.
VIII. Yogur
La bacteria utilizada en la fermentación del yogur, el Lactobacillus bulgaricus, disminuye los niveles de colesterol en sangre, evitando la síntesis de este producto en el hígado.

Algunos médicos todavía aconsejan tomar leche desnatada, pero están equivocados y si realmente quisiéramos tomar un producto anti-colesterol efectivo, recomendaríamos tomarlo.
IX. Ejercicios físicos
Las personas que practican algún deporte, footing o gimnasia tienen altos niveles de HDL y están protegidas contra la arteriosclerosis. Sin embargo, no tenemos que hacer grandes esfuerzos. Basta con hacer un recorrido diario bastante largo.
X. Respiración
Aunque la gente piensa lo contrario, muchas veces no respiramos bien y por otro lado necesitamos aire limpio (sin humo) y esta segunda exigencia no siempre se cumple.
Los niveles de HDL de los fumadores son inferiores a los de los no fumadores, aunque aumentan un 30% a las dos semanas de dejar el tabaco. Además, el tabaco consume vitamina C y, como se ha mencionado anteriormente, ayuda a reducir los niveles de colesterol.
La respiración continua, abdominal, profunda y serena, equilibra el nivel del colesterol, como se ha demostrado en las personas que trabajan en la meditación.
Por último, y resumiendo algunos aspectos de nuestro comportamiento, destacamos la necesidad de evitar el estrés, el tabaco y el alcohol en este zumbido.