Alergias en niños
Entre nosotros, quince de cada cien niños sufren algún tipo de alergia.
¿Cuáles son las alergias más frecuentes en los niños?
Respiratorios.
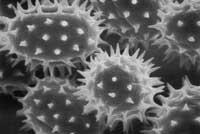
Hasta 3 años ácaros (polvos, ej.) y hongos. A partir de los 3 años, el plorón o polen.
Los síntomas más frecuentes son los nasales, ya que esta parte está en contacto con el exterior y es la primera que se irrita. Ante el “enemigo” externo la nariz se cierra y no cumple su función de filtrar, calentar y humedecer el aire. Los síntomas son las usinas o estornudos, el flujo, las sorpresas y el gran picante.
Al estar bloqueada la nariz, el niño respira por la boca y el aire no llega correctamente (limpio, caliente y seco) a las vías respiratorias. Entonces se ponen en marcha otras reacciones: tos al comprimir la tráquea o la tráquea, pitidos en los bronquios y respiración (asma) alveolar, el peor síntoma de la alergia respiratoria.
Los ojos también se irritan ante los alérgenos: ojos enrojecidos, lagrimeo, párpados hinchados y picor.
¿Y los niños tienen alergias digestivas?
Leche, huevo, pescado, frutos secos, cereales y leguminosas son los alimentos que pueden producir alergias al aparato digestivo (por este orden de preferencia). Muchos de estos alimentos son semillas y tienen un alto contenido en enzimas (sustancias muy alergenizantes). Los síntomas suelen ser edema de lengua y labios, diarrea, vómitos y malestar.
¿Y cuáles son los síntomas de las alergias cutáneas?
- Urticarias. En uno u otro momento de la infancia, el 18% de los niños y niñas tienen manchas en la piel, en relieve, que aparecen de forma brusca (creando un gran celo) y que normalmente no duran más de 24 horas. Este tipo de reacción puede deberse a infecciones (respiratorias, urinarios o liseriales) y al contacto con plantas y animales (perros o gatos). En algunos casos se deben a sustancias irritantes y en menor medida a antibióticos. Los alimentos, aunque la gente lo cree de otra manera, rara vez producen urticaria.
- También hay dermatitis atópicas, como eczemas en los pliegues corporales (unión brazo/brazo, rodillas y a veces cuello). En este caso, los principales productores son los alimentos (principalmente huevos y frutos secos), seguidos de los medicamentos (sulfamidas, penicilina, analgésicos).
Y sobre la alergia a la polen o la lorautsa, ¿qué?

Normalmente necesita entre dos y tres años para sensibilizar a los niños y en la mayoría de los casos la alergia aparece entre el cuarto y sexto año.
Cuando el niño tiene síntomas de catarro, conjuntivitis o asma, y no tiene fiebre y no hay otros familiares o padres enfermos en su entorno, puede pensarse que puede ser una alergia. Si además hay otros alérgicos en la familia (abuelos, padres, etc.) nuestras sospechas serán confirmadas. Y entonces deberá acudir al médico lo antes posible.
Cuando tenemos un alérgico en casa hay muchas cosas que cambiar. En estas viviendas la ventilación o ventilación se realizará a primeras horas de la mañana, con el viento aún calmado para evitar que el polen entre en el interior de la vivienda. Es conveniente mantener las ventanas cerradas durante el resto de horas.
Una vez comprobado por el especialista que se trata de una alergia a la floración, es recomendable colocar humidificadores, pero sólo entonces. Si la alergia fuera la de ácaros (polvo doméstico) o hongos, esta medida podría causar más perjuicios que beneficios. Se recomienda instalar el dormitorio del niño en un lugar soleado (si es posible), con el mínimo mobiliario posible. Y todas las alfombras, peluches, etc. que puedan retener o acumular polvo saldrán al exterior.
Además, existen una serie de medidas a tomar en la higiene del niño: se limpiarán las fosas nasales con frecuencia (ya que son la puerta principal de entrada del alérgeno) y se le dará mucha agua, ya que al aumentar la diuresis se eliminan las proteínas del polen que están en la sangre. Y la humedad, por su parte, facilita el trabajo de los silos de los bronquios, que son los encargados de expulsar al exterior el lorón que ha alcanzado las vías respiratorias inferiores.
Limpiar bien los ojos (suero con salino) y protegerlos adecuadamente de la luz (gafas de sol).
A la hora de salir a la calle, cuando las plantas se encuentran en la época de polinización (y el “riesgo”, por lo que suele ser de marzo a junio a julio, siendo la peor época a principios de mayo), el alérgeno debe evitar que el niño tome medidas excesivamente estrictas. Conviene tener cuidado cuando hace mucho viento, ya que las mayores concentraciones de floración se concentran en el aire. Y esos días el niño, si puede, no debería salir de casa. Si tienes que ir a la escuela o a la guardería, mejor en el coche y con las ventanas cerradas.
Si algún padre es alérgico, ¿también los niños?

Se sabe que la alergia tiene algún componente hereditario. Y los números demuestran que ambos progenitores son alérgicos, tienen hijos alérgicos en el 84% de los casos. Si el alérgico es un solo progenitor, la posibilidad de que los niños también sean alérgicos disminuye hasta un 41%. Pero la alergia también puede aparecer sin antecedentes familiares. Así sucede en el 16% de los niños.
Se han mencionado una serie de factores que facilitarían la aparición espontánea de la alergia: el sufrimiento fetal durante el parto, la contaminación por humo en casa (por la acción de los fumadores) o ciertas infecciones infantiles (sarampión, tos, etc.). ).
¿Qué se puede hacer para prevenir esta enfermedad?
En casos de antecedentes familiares, los padres pueden tomar medidas para retrasar la aparición de la alergia:
- La madre no debe fumar durante el embarazo.
- Que el parto sea lo más natural posible para que el feto no sufra (importancia del ginecólogo)
- Evitar la contaminación doméstica, especialmente el humo.
- Amamantar al niño durante el mayor tiempo posible. La leche materna tiene varios temas (macrófagos, linfocitos, etc.). ), para proteger al niño. La leche de vaca no contiene estos elementos defensivos y además contiene una proteína muy alergénica.
- A poder ser y mirando a casa, no vivas en el último piso. Tampoco en la planta baja o primera, que son las más húmedas y donde mejor crecen los ácaros y hongos. Si la casa es soleada, mejor, porque el sol mata ácaros y hongos.
- La habitación del niño debe ser nueva, limpia y con el menor número de cosas para evitar la acumulación de polvo.
- Dado que el frío facilita la alergia, el niño no debería tomar bebidas de comida ni comida dulce demasiado fría. Tomar helados o congelados laminados, no mordeduras.
¿Tiene tratamiento esta alergia?
En primer lugar hay que hacer un diagnóstico: valorar a los familiares con antelación, ver la historia del niño, etc. Teniendo en cuenta la edad del niño (que si es pequeño no sirve), el especialista le hará pruebas de piel.
Posteriormente, cuando el alérgeno está bien identificado, puede procederse a la inmunoterapia, es decir, a inyectar en dosis cada vez mayores la sustancia que produce o produce la alergia al niño (lorauta, ácaros, bacterias, hongos, ...) hasta alcanzar la cantidad máxima que tolera. Posteriormente esta dosis debe mantenerse durante dos años después de que desaparezcan los síntomas alérgicos.
La inmunoterapia se realiza antes de la época del año de aparición de la enfermedad o durante todo el año con descansos. No hay vacuna para las alergias alimentarias.

La vacuna debe ser individualizada, es decir, elaborada específicamente para cada paciente. Cuando se trate de una vacuna realizada por un especialista y se aplique correctamente, entre un 85 y un 92% de los niños no tendrán signos de alergia. Sin embargo, otras vacunas no tienen tan buenas consecuencias.
La inmunoterapia debe iniciarse lo antes posible, ya que el niño, al no estar tan sensibilizado, acepta más extractos hiposensibilizantes. Cuanto más tarde comience, peor se tolera la vacuna y el proceso será más largo. La inmunoterapia antibacteriana puede iniciarse a partir de los 12 meses, la vacuna contra ácaros y hongos a partir de los 2-3 años y la anti-polen a los 3-4 años.
¿Necesitan ayuda psicológica los alérgicos?
Según un estudio realizado, los niños asmáticos tienen más problemas psicológicos que los diabéticos. Las crisis alérgicas de los niños provocan una gran ansiedad o ansiedad a sus madres y el niño se da cuenta de ello y ella también sufre esa angustia. Se trata, por tanto, de un problema que hay que tener muy en cuenta para que no se “proteja” demasiado al niño y que haga la misma vida que al resto de los niños.
¿Ha aumentado el número de alérgicos en los últimos años?
Por un lado, hoy en día se conocen mejor las alergias y se diagnostican mejor, lo que puede dar lugar a un mayor número de niños alérgicos. Por otro lado, algunos factores sociales facilitan la aparición de alergias, como el estrés, que también se observa en los niños, o la alimentación actual
Otro factor es la congestión. Esto aumenta las infecciones respiratorias, que destruyen las mucosas respiratorias, haciéndolas más dolorosas ante los alérgenos.





