Diagnòstic per ordinador: ordinadors mèdics
Sistemes OBD: què i per a què?
L'aparició de totes aquestes tècniques ajuda als metges a diagnosticar i curar malalties. No obstant això, cal no oblidar que aquestes imatges només mostren una part de la realitat i que la seva interpretació és imprescindible. De fet, la interpretació és un pas crític en el diagnòstic per imatge i la preparació i experiència del metge són de vital importància.
Un sistema de Diagnòstic per Ordinador (OBD) té com a objectiu ajudar el metge --normalment radiòleg - a interpretar imatges radiològiques. Les recerques sobre aquests sistemes tenen el seu origen en la dècada de 1960, però ara és el moment en el qual més impuls s'està donant. En general, el desenvolupament d'un sistema OBD requereix la participació d'un equip multidisciplinari, ja que s'utilitzen els principis d'intel·ligència artificial per a respondre a preguntes biològiques mitjançant el processament d'imatges digitals.
Sovint s'utilitza per a detectar tumors de qualsevol tipus. Per exemple, poden ajudar a diagnosticar el càncer de mama en una mamografia o a buscar tumors mil·limètrics pulmonars en una imatge de Tomografia Axial Automatitzada (TAC). Prendrem aquest últim exemple per a veure amb més detalli la utilitat d'un DBO.
Una figura TC pulmonar actual ens mostra la morfologia d'aquest òrgan amb una precisió aproximada d'un mil·límetre. Aquesta gran precisió implica una gran grandària de les imatges. No és estrany aconseguir al voltant de 400 corts axials (que separen el cos del cap a les cames) de 512x512 píxels per cada escàner. Cadascuna d'aquestes 400 imatges presenta una secció pulmonar, generalment d'un mil·límetre de gruix.
Si el radiòleg desitja buscar un tumor en aquest gran conjunt de dades, haurà d'observar una a una les 400 seccions a la recerca d'un objecte esfèric de pocs mil·límetres. Un treball difícil, dur i de gran responsabilitat, sens dubte. Per tant, qualsevol radiòleg somia amb un programa d'ordinador que li permetés llegir la imatge completa i, en cas que hi hagués algun tumor, situar-la i dimensionar-la en pocs minuts. Doncs bé, molts grups de científics estan treballant en el món per a fer realitat aquest somni i l'objectiu no està tan lluny. Però com es pot aconseguir una cosa així?
Funcionament de sistemes OBD
Preprocesamiento
L'objectiu d'aquest pas és adaptar les característiques de la imatge per a les següents tasques. Per exemple, es poden aplicar filtres per a reduir el soroll de fons de la imatge o reduir la grandària (nombre de píxels) per a reduir la complexitat dels algorismes que s'aplicaran posteriorment.
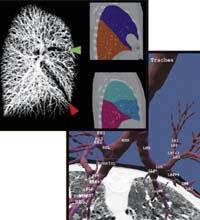
Segmentació de les àrees a analitzar
Abans de passar a estudis específics és necessari dividir la imatge en diversos apartats. Per exemple, perquè el sistema OBD pugui buscar tumors en els pulmons, primer ha de trobar pulmons. Les estratègies de segmentació són diverses i es publiquen mensualment en revistes especialitzades com el IEEE Transactions on Medical Imaging.
L'una o l'altra tècnica s'utilitza en funció de les característiques de la imatge i de la part que es vol segmentar. Si el contrast entre la part que volem separar i la resta de la imatge és gran, com sol ser habitual en les imatges pulmonars, podem basar-nos en la intensitat dels píxels per a realitzar la segmentació. Així, en aparèixer l'aire més fosc que els materials del cos, s'utilitzarà aquesta informació per a separar els pulmons.
Per contra, la pròstata i altres òrgans similars es troben entre teixits similars. La segmentació de la pròstata és avui un pas obligat en la planificació radioteràpica. En aquests casos, en lloc de basar-se en la intensitat dels píxels, el programa pot 'aprendre' les formes i possibles localitzacions de la pròstata a partir d'imatges prèviament segmentades. Aquest conjunt d'imatges que serviran de referència es denominen atles. D'aquesta manera, el DBO tractarà d'adaptar aquestes formes i ubicacions estudiades a la nova imatge i com a resultat oferiran al metge una segmentació de la pròstata. Aquesta proposta pot no ser del tot correcta, per la qual cosa normalment el metge podrà corregir-la manualment.
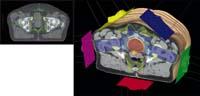
Com es pot observar amb aquests dos exemples, la segmentació no és una tasca senzilla i ha d'ajustar-se a cada aplicació. Moltes vegades és impossible desenvolupar sistemes totalment automàtics, i sovint la participació de l'usuari es fa necessària.
Classificació i avaluació
Aquest últim pas també depèn dels requeriments de cada DBO. En general, els resultats finals seran la naturalesa, localització i grandària de la patologia buscada. Per exemple, en el cas de l'esmentat programa de detecció de tumors pulmonars, els resultats d'aquest pas serien la localització i grandària dels tumors. En el cas de la interpretació de les mamografies, per contra, el programa marcaria zones potencialment afectades per càncer. Per a fer aquest treball s'utilitzen tècniques avançades d'intel·ligència artificial.
En resum, el DBO analitza la part d'imatge segmentada en el segon pas, a la recerca de zones amb característiques diferencials de determinades patologies. Aquestes característiques diferencials es defineixen de manera directa i indirecta.
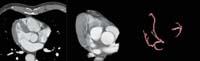
L'opció transversal es basa en els principis de la intel·ligència artificial. En definitiva, es tracta que els ordinadors aprenguin per si mateixos utilitzant exemples. Per exemple, podem presentar centenars de tumors pulmonars diferents a l'ordinador i altres parts del pulmó que no són tumors. El DBO analitzarà les característiques de tots aquests apartats, com ara intensitat, derivats parcials, compacidad, estructura, etc. I, finalment, crearà regles per a classificar les parts de la imatge en funció de totes aquestes característiques i per a determinar si són o no tumors. És a dir, utilitzarà els nostres exemples com a entrenament per a aprendre les característiques dels tumors.
Aquest últim pas és de vital importància ja que la diferència entre la detecció o no d'un tumor és molt gran. Amb les tècniques actuals és impossible aconseguir una precisió del 100%. El principal problema és que el grau de sensibilitat i especificitat no pot ser simultàniament molt alt. La sensibilitat és la probabilitat de trobar-los en cas que existeixin tumors, mentre que l'especificitat és la probabilitat de classificar correctament el no tumoral. Quan es busca una major sensibilitat, necessàriament augmenta el nombre de falsos positius. En conseqüència, actualment no existeix un DBO totalment autònom i tots els sistemes utilitzats han de ser supervisats per un metge.
DBO en la realitat: serà útil?
Els primers OBD que es van utilitzar en hospitals a nivell mundial van ser els sistemes d'ajuda a la interpretació de mamografies, des que en 1998 van ser oficialment reconeguts als EUA. Des de llavors s'han utilitzat principalment als EUA i Holanda. S'utilitzen per a emetre una segona opinió, és a dir, en lloc de substituir al metge, ofereixen una segona opinió.
Segons estudis previs a l'aprovació oficial, aquest programari reduïen el percentatge de tumors no detectats en mamografies. No obstant això, segons un estudi publicat a l'abril de 2007 en la prestigiosa revista The New England Journal of Medicine, aquesta millora no és destacable en absolut. Els investigadors van analitzar els casos de 222.135 dones que van anar a realitzar mamografies als EUA entre 1998 i 2002. En els casos en els quals es va utilitzar el sistema OBD, un 32% més de les dones van cridar per a realitzar un segon estudi i un 20% més es va sotmetre a una biòpsia de mama. No obstant això, per cada tumor descobert per OBD, van anar 2.000 falsos positius. Com indiquen els investigadors en les conclusions de l'article, el DBO redueix considerablement el grau de precisió en la interpretació de les mamografies i l'augment del nombre de biòpsies no està associat a un major grau de detecció de tumors.
Els resultats nets del citat article han refredat l'optimisme sobre els OVD. És clar que aquests sistemes poden ser de gran ajuda, però abans de la seva implantació als hospitals és necessari demostrar la seva utilitat mitjançant recerques fiables.
A més dels OBD per a la interpretació de les mamografies, el Govern dels EUA ha autoritzat durant els últims mesos programari per a l'estudi de tumors pulmonars, sempre amb la finalitat d'utilitzar aquest programari per a emetre una segona opinió. És a dir, els OBD continuen treballant com a 'ajudants' i en cap cas són capaços de substituir al metge.
Però seran capaços de fer-ho en el futur? El desenvolupament experimentat en aquest camp en els últims anys i l'elevat nombre d'investigadors en el món permeten predir un ràpid desenvolupament de la diagnosi per ordinador, i és possible que aquests sistemes puguin donar resposta al treball mèdic en determinades tasques abans del que es preveu. No obstant això, inicialment només s'utilitzaran per a tasques molt concretes i sempre sota supervisió mèdica. A mesura que avança la tècnica, podran assumir tasques cada vegada més complexes i amb menys supervisió. Els metges poden estar tranquils, però no perdran el treball. I és que ningú se sentiria còmode si en acudir al metge trobés una pantalla d'ordinador en lloc d'una persona amb davantal blanc.





