Tuberculose
Introdución
A enfermidade infecciosa é a que normalmente ten un curso crónico. Produce a bacteria Mycobactrium tuberculose. Tamén chamado bacilo de Koch, foi descuberto por un médico alemán do mesmo nome en 1882. A localización máis frecuente da enfermidade é nos pulmóns, pero pode afectar tamén a outros órganos.
A pesar dos avances logrados cos novos medicamentos que o medicamento ten entre mans, a infección aínda está moi estendida. A idade, a profesión ou profesión e a situación social teñen moito que ver na evolución desta enfermidade.
Máis frecuente nos primeiros anos de vida, sobre todo durante a lactación, e tamén entre os 15-30 anos. Os casos que se presentan a partir dos 55 anos nos últimos anos aumentaron considerablemente.

Hai uns anos (antes da quimioterapia, sobre todo) o primeiro contacto co xerme (tuberculose primaria) era aos 6-8 anos, pero na actualidade desprazouse aos 16-18 anos nos países desenvolvidos.
Síntomas
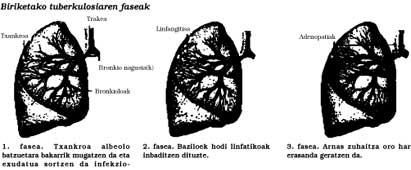
As manifestacións da tuberculose divídense en dous grandes grupos, os correspondentes á tuberculose primaria e a tuberculose post-primaria.
O primeiro, creado polo primeiro contacto co xerme, normalmente non presenta síntomas significativos, aínda que nalgúns casos aparece febre e debilidade ou caída.
A tuberculose post-primaria, pola contra, provocada pola segunda contaminación ou polo empeoramento do primario, pode pasar sen síntomas. Os síntomas adoitan ser pouco precisos: tose, malestar xeral, perda de apetito (non demasiado grande, senón lixeiro), punto de inflamación e suor á noite. Se a enfermidade estendeuse a outros órganos (fose do pulmón e a que órgano afecta), diarreas, molestias urinarias, dores no óso, etc. poden aparecer.
Tratamento e prevención
Repouso, alimentación adecuada e certos antibióticos durante meses.
Ademais de mellorar as condicións de vida, hai que illar aos pacientes contaxiosos (que expulsan bacilos pola boca na tose e o carafio). O control e o tratamento preventivo das persoas que viven no mesmo núcleo familiar do paciente, e a integración nos casos de maior risco, serían outras das principais medidas preventivas.
Consulta ao médico
Que é a proba de tuberculina? Por que todos os familiares do tuberculoso deben realizar esta proba?
É un método de axuda paira o diagnóstico da tuberculose. Un preparado derivado dos bacilos da tuberculose é só una reacción cutánea que se produce tras a inxección intradérmica. Se a persoa á que se realiza a proba tivo contacto ou contacto con estes bacilos, o seu sistema inmunitario responde provocando una inflamación ou inflamación no punto de inxección de tuberculina. Os resultados constátanse a 48-72 horas, atendendo ao tamaño da zona que se endureceu ao redor do punto de inxección.
É posible ter tuberculose con tuberculina negativa?
Normalmente, se esta proba ten resultado negativo non hai tuberculose. Pero hai situacións nas que isto non ocorre: por exemplo, cando a tuberculose é masiva, ou cando a persoa está a tomar medicamentos inmunodepresores, ou ben porque ten algunha enfermidade (sarcoidosis, etc.) o seu estado inmunitario está moi debilitado.
Por tanto, o feito de que a proba de tuberculina non sexa positiva non significa que a persoa non teña tuberculose. En caso de sospeita, deberanse realizar outros estudos paira obter un bo diagnóstico: radiografías, análises de sangue, etc.
É certo que os casos de tuberculoses seguen sendo moitos?
É certo. Antes de atopar medicamentos antituberculosos, esta enfermidade era una das máis importantes do mundo. Non só por frecuencia, senón tamén por gravidade, xa que na maioría dos casos era incurable. A pesar de que na actualidade a gravidade é menor, a tuberculose segue estando moi estendida nos países con escasa infraestrutura sanitaria e nos grupos de poboación que viven en situacións socioeconómicas e nutritivas desfavorables (sobre todo en países do Terceiro Mundo).
Con todo, nos países desenvolvidos a enfermidade tampouco desapareceu do todo, nin se deu a volta. Pola contra, hai bastante máis do que se esperaba. A tuberculose a principios de século provocaba unhas 200 mortes por 100.000 habitantes e ano.
A tuberculose é una enfermidade contaxiosa? En que medida?
É certo que a tuberculose se contrae respirando os bacilos que algúns enfermos expulsan con tose. E hai que destacar algúns, xa que en moitos casos os bacilos están como “gardados” dentro do foco tuberculoso e non se expulsan ao toser, respirar ou falar. Os xermes só poden canporar cando o foco infeccioso ábrese a un bronquio. Paira saber se os bacilos están ou non no karkais haberá que realizar as análises adecuadas que nos indiquen se o paciente transmite ou non a infección. Si tras análises repetidas compróbase que non hai bacilos de tuberculoses no cárarqueo, a persoa afectada non é contaxiosa, polo que se somete a tratamento sen necesidade de estar illada.
É necesario tratar ao enfermo tuberculoso nun centro médico especial ou é posible tratalo en casa?

A decisión tomaraa o médico á vista de varios factores. Non hai normas xerais. Cada caso é diferente. O ingreso nun hospital ou centro hospitalario é obrigatorio nos seguintes casos: cando é necesario realizar moitas probas de diagnóstico correcto, cando os síntomas son graves, cando existen outras enfermidades que poden complicar a tuberculose, cando se observa un grao elevado de contaminación no cárcaise e cando se observan ara-zoak paira illar ao paciente no seu domicilio. Mesmo se se observa que o tratamento non produce os efectos esperados. Por outra banda, a necesidade de hospitalización tamén pode estar motivada por razóns sociais, cando o paciente non poida ser atendido adecuadamente no seu domicilio ou por motivos de consideración de que non vai seguir adecuadamente o tratamento
Canto tempo hai que manter o tratamento?
Até hai uns anos o tratamento prorrogábase por 18 meses. Agora acurtouse moito, pero aínda así se mantén entre seis e nove meses. Co paso do tempo, o paciente toma menos medicamentos que o inicial.
Non hai que esquecer, con todo, que se a persoa tuberculosa abandona o tratamento (porque está ben e as molestias desapareceron) existe una gran probabilidade de que a enfermidade se repoña. E ao revés, está totalmente demostrado que cun tratamento adecuado se cura con seguridade.
Existe algunha interferencia entre os anticonceptivos e o tratamento antituberculoso?
Uno dos fármacos utilizados no tratamento da tuberculose é a rifampicina, un antibiótico que reduce a acción de certos fármacos asociándoos a eles. No caso dos anovulatorios é necesario adecuar as doses xa que pola contra o anticonceptivo pode perder eficacia e quedarse embarazado. A interferencia tamén se produce con outros medicamentos (cortisona, dixital, algúns anticoagulantes, etc.). Por tanto, antes de iniciar outro tratamento é conveniente que comunique ao médico que está a tomar a pizina de rifán.
Pódese dicir que hoxe en día a tuberculose se cura totalmente?
Si. Una boa medicación consegue curar a todos os pacientes. Por iso é importante que o tratamento se realice de forma adecuada, durante o tempo necesario e cando sexa necesario. A maioría dos enfermos, incluídos os casos máis avanzados, chegan a curarse nun ano. É máis, é posible que o enfermo realice una vida completamente normal.
Despois de curar á persoa convén controlala?
Durante os dous anos seguintes á finalización do tratamento é conveniente seguir realizando algún tipo de control. Si durante este período non se observa nada estraño, ao non aparecer a recaída unicamente no 1% dos casos, non se considera necesario realizar máis controis.
Que son e paira que se realizan as análises de cárceres?
A constatación de que o bacilo da tuberculose atópase no carafio é un dato crave paira o diagnóstico. Con todo, a ausencia de bacilos no karkais non significa que non haxa infección tuberculosa activa. Cando hai outros sinais que nos dan a sensación de tuberculose (ben polas radiografías, ben polos síntomas da enfermidade), o ideal é iniciar o tratamento, despois de asegurarse de que non hai ningunha outra enfermidade. Doutra banda, é conveniente facer que as primeiras análises teñan resultados negativos e despois, se se realizan repetidamente, dan positi-bos. Por iso, como norma, realízanse tres, catro ou cinco análise.
No recoñecemento médico anual da empresa dinche “Ti, de neno, pasaches a tuberculose”, aínda que non te acordes diso.
Na infancia é moi común ter algunha infección tuberculosa dos pulmóns que pasou desapercibida, xa que se cura por si mesma. Pero deixará varias marcas paira toda a vida; cicatrices ou ganglios calcificados, etc. E nesa cicatriz, co paso do tempo o calcio vaise acumulando. Por iso, a presenza de lesión calcificada no estudo radiológico convencional supón una lesión tuberculosa vella e curada, case en ruínas de xofre. Neste caso, con todo, adóitanse realizar outros estudos (incluíndo máis radiografías) paira asegurar que non é un foco activo de tuberculose.
E que dicir da vacina BCG?
Esta vacina, preparada co bacilo de Calmette-Guerin (de aí o seu nome), non achega inmunidade total ao bacilo que produce tuberculose. O seu efecto é estimular o sistema inmunitario paira loitar contra o bacilo en caso de infección. Desde este punto de partida, aínda que é posible a captura de tuberculose (a pesar de estar vacinado con BCG), ademais de que a enfermidade sexa máis leve, probablemente evítense as súas complicacións máis graves como a meninxite tuberculosa. Actualmente, esta vacina só se aplica sistematicamente en países onde a tuberculose está moi estendida.
Que persoas ou colectivos deberían incorporarse?
Non é necesario incluír a toda a poboación. Doutra banda, una das molestias da vacina é a positivación da tuberculina tras a súa administración, polo que esta proba xa non nos serve paira diagnosticar a infección inicial. A vacina, por tanto, só se administrará cando o risco de enfermar sexa alto: por exemplo, os nenos da familia de todos afectados pola tuberculose. Recoméndase a inclusión nalgúns países durante a escolarización, pero non noutros, dependendo da incidencia da enfermidade.
Tres antibióticos diferentes no tratamento da tuberculose. Por que tanta farmacia?
Como é sabido, a toma constante de antibióticos fai que os xermes a longo prazo convértanse en resistentes contra eles. E pensa que o tratamento da tuberculose dura meses. A utilización dun único antibiótico podería xerar una resistencia ao mesmo. O obxectivo de utilizar tres (ou catro) antibióticos diferentes é, por tanto, evitar a resistencia a un determinado fármaco, xa que os outros medicamentos seguirán traballando. Con todo, nalgúns casos estas resistencias créanse obrigando a cambiar de antibiótico.
- Nenos en xeral.
- Persoas con diabetes (2-4 veces máis e a enfermidade adoita ser máis grave).
- Persoas desnutridas, por exemplo en países do Terceiro Mundo.
- Persoas que non asimilan adecuadamente os alimentos porque se lles extraeu parte do estómago.
- Alcohólicos, porque teñen máis tendencia a contraer calquera infección.
- Persoas maiores que viven soas e en malas condicións.
- Persoas afectadas por cancro, xa que os seus defensas son máis débiles e enférmanse máis facilmente.
- Os que recibiron tratamentos prolongados de cortisona, que reduce as defensas orgánicas xerais.
- Silicose.
- Persoal hospitalario.
(Como modelo de orientación paira a Educación Sanitaria Individual) Tras o estudo realizado demostrouse que ten tuberculose pulmonar. É una enfermidade contaxiosa que se transmite dunha persoa a outra (ao falar, ao toser ou estornudar, ...), é dicir, a través da respiración. Normalmente paira cazar a enfermidade é necesario manter una relación diaria coa persoa enferma. Por tanto, alguén che contaxiou a ti, como seguramente estiveches transmitindo a enfermidade ás persoas que che rodean. Isto non significa necesariamente que todos estean enfermos, pero si que hai que analizalos adecuadamente. Se comeza o tratamento, nos próximos días non contaminará e deixará de prestar atención e precaucións especiais. A tuberculose se cura totalmente cun tratamento adecuado, pero o tratamento será longo, 9 meses e EN NINGÚN CASO é necesario eT. Se tivese algún problema, consulte ao seu médico. É moi importante que sempre aparezan nas consultas que se lle realizaron paira controlar a enfermidade e o tratamento. Se tivese motivos paira non asistir, avisaralle e cambiará de data. Una vez finalizado o tratamento, convén seguir controlándoo durante un ano máis.
|
- Se o paciente é contaxioso, ademais de evitar o contacto cos seus cárceres, deberán protexer a súa cara con disfraces.
- Todos os familiares deben someterse á proba de tuberculina.
- No caso de que esta proba resulte positiva realizaranse as radiografías do tórax. Si neles observásense lesións sospeitosas de tuberculoses, procederase ao tratamento. Se non se observan sospeitas nas radiografías, iniciarase un tratamento preventivo cun único medicamento (Isominzida).
- No caso de que esta proba resulte negativa, volverase a realizar 2 meses despois da interrupción da relación co paciente. Se a segunda tuberculina ten resultado positivo, iniciarase o tratamento (con antibióticos).
- No caso dos nenos deberán realizar tratamento aínda que a tuberculina sexa negativa e as radiografías sexan normais. Algúns médicos tamén teñen esta conduta con persoas adultas.
As enfermidades infecciosas non son una quimera do pasado
Despois de atopar e usar antibióticos, a humanidade ía á vitoria na loita contra as enfermidades infecciosas. As grandes epidemias só podían producirse en tempos escuros nos que a ignorancia e a pobreza dominaban. E a SIDA?. Bo, iso tamén é cousa de drogadictos que utilizan xiringas sucias. Niso está ou é o que moitos quixeron pensar. Tamén os grandes gobernos e empresas farmacéuticas. Nas últimas décadas investigouse cada vez menos sobre o aspecto clínico das enfermidades infecciosas e investiuse cada vez máis neste campo. Se se trata dun problema que afecta a cada vez menos xente que pode pagar medicamentos, paira que gastar diñeiro?
Pero a vitoria non foi tan buscada. A loita contra certas enfermidades infecciosas non foi tan exitosa e aínda que non se lles prestou demasiada atención, os datos estiveron aí (véxase á beira J. Artigo de Aguirre sobre tuberculose). Agora que nos países desenvolvidos déronse a coñecer os datos que indican un aumento da tuberculose, soubemos que non se acabou a tormenta. E non só iso: agora véñennos equipados con maior consistencia fronte aos antibióticos. Por exemplo, a malaria é cada vez máis resistente á cloroquina e parece que hai datos que indican que a eficacia do meflón que se comercializou hai poucos anos está a diminuír.
A tuberculose foi, é e será un dos maiores matadores da raza humana. Cada ano prodúcense 8 millóns de novos casos no mundo, o 91% nos países en desenvolvemento. Cada ano morren 2,9 millóns de persoas no mundo segundo datos da Organización Mundial da Saúde. Mycobacterium tuberculo -sis (causante da enfermidade) é probablemente o organismo que máis persoas mata.
Á luz destes datos, é de estrañar que a tuberculose sexa etiquetada co lume da enfermidade do pasado. O Primeiro Encontro Mundial de Saúde na súa reunión de 1948 deu prioridade de primeira orde á tuberculose, mentres que na reunión de 1986 non se fixo mención algunha. A tuberculose, con todo, estaba alí; poucos casos quizais nos países desenvolvidos, pero tronos no terceiro mundo.
Que motivou agora este novo interese pola tuberculose, si é una enfermidade que sempre estivo aí? A SIDA ten que ver, por suposto, coa alta incidencia de tuberculose en inmunodeficiencias. Na EE.UU. tamén se produciu un incremento espectacular nas zonas de pobreza dalgunhas cidades, debido ás condicións hixiénicas moi deficientes. Por tanto, nos países desenvolvidos está de novo aí e non se pode facer o invidente.
Un recente informe realizado en Estados Unidos confundiu polo menos as marxes. O informe foi realizado por encargo do Instituto de Medicamento da Academia Nacional de Ciencias da EE.UU. e afirma que “o risco de enfermidades infecciosas non desapareceu e agravouse”.
Ademais da tuberculose e malaria comentada, o informe tamén inclúe a enfermidade de Lyme, a febre amarela, a febre do Rift Valley e o virus Inflamaan. En opinión dos relatores, a crecente resistencia dos microorganismos aos medicamentos é un punto a ter en conta.
Por exemplo, os pneumáticos son cada vez máis resistentes á penicilina. Uno deles, o Streptococcus neumoniae, responsable de meninxite, peritonitis e diversas infeccións respiratorias, desenvolveu tamén resistencia a outros antibióticos. Por exemplo, a resistencia á eritromicina atópase entre o 20% e o 28% en Francia e entre o 18% e o 20% en Xapón.
Por outra banda, os hábitos de vida das persoas tamén son moi significativos no desenvolvemento de enfermidades infecciosas. A mobilidade da poboación é hoxe moito máis alta que no pasado, o que facilita a dispersión dos xermes.
Outro aspecto que se menciona no informe é que a distancia do risco fixo que os stocks de medicamentos e vacinas non sexan correctamente fornecidos e que, segundo un exemplo que mencionan, si na actualidade aumentase a febre amarela na cidade de Nova Orleans, habería que traer vacinas de Brasil, que é o único país con stock suficiente. Prevendo esta situación, afirman que en 90 días poderían morrer 10.000 persoas, polo que nas conclusións do informe recoméndase una maior vixilancia dos stocks.
Ao parecer, mentres se consideraron como enfermidades de quen podían non pagar medicamentos, non se exerceu demasiada forza paira conducir novos antibióticos. “Salvo algunha excepción, non se lanzaron novas familias de antibióticos nos últimos 20 anos”, afirma Patrice Courvalin, investigador do Instituto Pasteur. A posta en marcha de novos antibióticos é custosa. Os custos de comercialización dunha nova molécula poden roldar os 200 millóns de dólares, polo que asegurar a súa rendibilidade non é tan fácil.
Con todo, ante a nova situación, o botiquín e as administracións sanitarias a nivel mundial empezan a preocuparse e quizá vexan a razón suficiente paira retomar este tema nos próximos anos.





