Inmunología dos transplantes
A esta conclusión chégase grazas a una serie de datos.
Por unha banda, o rexeitamento ao transplante non é cirúrxico, xa que as melloras nas técnicas cirúrxicas non coincidiron coa porcentaxe de éxito (aínda é relativamente baixo).
Por outra banda, o rexeitamento é inmunológico porque cumpre as características da Inmunidade Adaptativa: memoria e especificidad.
Que son estes?
Enténdese por memoria inmunológica, aquela en a que o receptor rexeita máis rápido e vigorosamente a segunda vacina tomada do mesmo doante que a primeira (Figura 1).
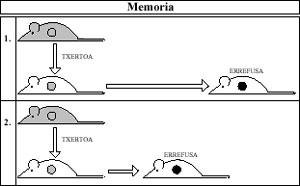
O Sistema Inmune lembra o primeiro contacto coa vacina e no segundo os mecanismos están dispostos a actuar de forma máis violenta contra o rexeitamento.
A especificidad é que o segundo rexeitamento é máis rápido e vivo contra as vacinas que se reciben do mesmo doante, pero non contra as que se reciben de calquera outro doante (Figura 2).
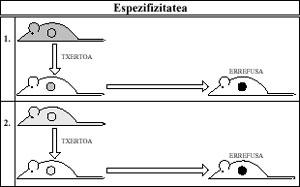
Cando o Sistema Inmune entra en contacto cunha vacina (antígeno), só se sensibiliza contra esta vacina específica.
Existen outros datos que atribúen ao Sistema Inmune a capacidade de rexeitar. Por exemplo, ao non chegar as células inmunes a algúns órganos e/ou tecidos do corpo (ollo, óso, cartílago), estes tecidos poden inserirse sen ningún tipo de problema, xa que o rexeitamento é raro.
Base inmunológica do rexeitamento
En xeral, o rexeitamento da vacina consiste en que o Sistema Inmune do receptor é capaz de ver de forma estraña ás células da vacina e a continuación proceder ao ataque. Despois o tecido inserido morre, é dicir, é rexeitado.
Antígenos de Histocompatibilidad (HLA Ag)
O receptor é capaz de ver de forma estraña as células da vacina a través de diversas moléculas que as conteñen na súa superficie. Estas moléculas denomínanse Antígenos de Histocompatibilidad.
Son antígenos porque son capaces de producir una resposta inmune como calquera outro antígeno. Tamén son de histoconjugación, xa que interveñen nos fenómenos de aceptación da vacina (conxugación) ou rexeitamento (inconjugación).
Estes compostos son de dous tipos (clase I e clase II) e distintos, tanto no seu morfología como na súa función.
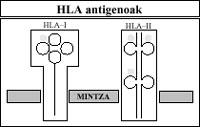
Bioquímicamente temos glicoproteínas ancoradas á membrana celular. As moléculas da clase I están formadas por dúas cadeas pepídicas de diferente peso. Pola contra, as moléculas da clase II están formadas por dúas cadeas pepitorias de peso similar. Estes conteñen tres hidratos de carbono.
A pesar de desempeñar un papel moi importante no rexeitamento ao transplante, a función orixinal dos antígenos HLA non é, loxicamente, esta, xa que na Natureza non se produce un transplante. A súa función real é ser diana paira o Sistema Inmune.
Grazas a eles, as células inmunes do individuo son capaces de distinguir entre a súa propia e a súa estraña. É dicir, as propias células inmunes consideran propias ás demais células do corpo porque consideran propias aos antígenos HLA que conteñen na membrana.
E, de media, ven estrañas as células da vacina porque ven estraños os seus antígenos HLA.
Por tanto, os antígenos HLA actúan como documento de identidade.
Estes antígenos interveñen en funcións de gran importancia como (1) as interaccións entre células do Sistema Inmune, (2) a eliminación de células estrañas e (3) a destrución de células propias pavimentadas ou alteradas.
1.
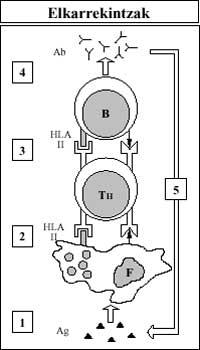
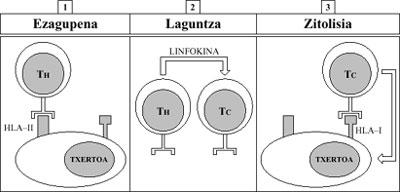
Cando una sustancia estraña (Ag) entra no corpo, as células do Sistema Inmune son coñecidas polos antígenos HLA-II, dando una resposta coordinada a esta sustancia. O fagocito (F) asume o antígeno estraño e preséntao xunto co seu antígeno cutáneo HLA-II ao Axudante Linfocito T (T H). O axudante T induce entón ao linfocito B (B) coñecendo os mesmos antígenos presentes na membrana desta última célula (estraño e HLA-II). Por último, o linfocito B produce anticorpos (Ab) que agarran ao antígeno estraño e elimínano. (Figura 4).
2.
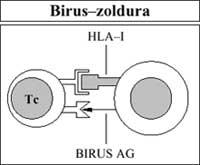
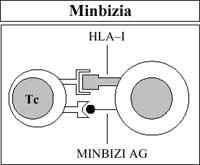
Así mesmo, as células inmunes (concretamente os linfocitos T citotóxicos), coa axuda dos antígenos HLA-I, ven lorrin ás células propias pavimentadas (infección viral) ou alteradas (cancro). A continuación procédese á súa eliminación (Figura 5).
3.
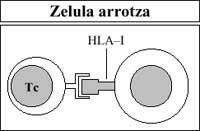
Así mesmo, os linfocitos T citotóxicos destrúen (rexeitan) a vacina ou o transplante estraño tras ser considerados como estraños polo antígeno HLA-I do seu membrana (Figura 6).
Mentres que as dúas primeiras funcións son naturais, é dicir, desde que se creou o home sentan, este terceiro é totalmente artificial, xa que os transplantes só se realizaron no último século. Máis adiante aparece este último punto, que é una das claves do artigo.
Histocompatibilidad Complexa Principal (MHC)
Como todas as proteínas, os antígenos HLA son codificados por un fai de xenes (xenes HLA). Estes xenes atópanse nunha pequena parte do cromosoma 6 do ser humano, na denominada Histocompatibilidad Complexa Principal.
Esta zona está formada por cinco subáreas. Tres deles codifican os antígenos -A, B e Ck-HLA-I. O cuarto codifica os antígenos -D-HLA-II. Pola súa banda, o subfoco intermedio codifica algúns factores solubles distintos dos antígenos HLA pero relacionados coa resposta inmune (Figura 7).
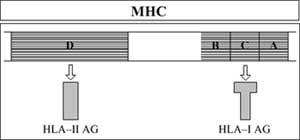
Os xenes HLA son moi polimórficos, é dicir, cada un ten alelos diferentes. A combinación de todos estes alelos dá lugar a un gran número de composicións xenéticas.
Por iso, cada un ten una composición xenética especial, diferente á doutros seres humanos, incluídos os seus familiares (excepto o xemelgo homocigótico).
Isto fai que cada ser humano teña una combinación diferente e diferente de antígenos HLA. E esta característica é a causa do rexeitamento vacunal entre os diferentes seres humanos, tanto abundante como xemelga. Entre estas dúas beiras hai una gran separación. Neste período, a maior paridade entre o doante e o receptor, maior taxa de aceptación da vacina. E viceversa.
Como pode deducirse do anterior, os autotransplantes (é dicir, cando o doante e o receptor son o mesmo home) son un éxito total, xa que o Sistema Inmune do Home considera e acepta como propio o tecido inserido (figura 8).
Utilízanse autocrecidos, por exemplo, en pacientes que sufriron grandes queimaduras de pel. Nestes casos, as zonas queimadas do corpo cóbrense con enxertos de pel extraídos das zonas sas.
Mecanismos de rexeitamento
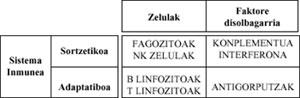
O Sistema Inmune ten dúas ramas: congénita e inespecífica e adaptativa ou específica. Ambas as ramas están formadas por células e factores solubles.
A primeira, como o seu nome indica, excítase desde o nacemento e xoga contra calquera tipo de Ag.
A segunda, pola súa banda, desenvólvese a medida que o Sistema Inmune entra en contacto con moléculas estrañas (Ag) ao longo de toda a vida humana, e só é oposto a devanditas moléculas (cadro).
Como xa se mencionou, a causa do rexeitamento ao transplante é o Sistema Inmune Adaptativo do receptor, con ramas humoral (linfocitos B) e celular (linfocitos T).
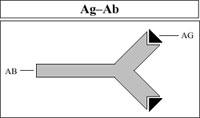
Os linfocitos B son células produtoras de anticorpos (Ab). Os anticorpos son proteínas capaces de unirse ás moléculas estrañas (Ag) que orixinaron a súa produción (Figura 9).
Desta forma poden producir diferentes tipos de resposta inmune en sangue, sistemas linfáticos e mucosas do corpo.
Con todo, non cumpren grandes obrigacións no primeiro rexeitamento vacunal, aínda que son importantes no segundo (se se produce). Isto débese a que, tras o primeiro contacto coa vacina estraña, os linfocitos B tardan varios días en producir anticorpos, e cando os producen, a vacina xa foi rexeitada polos linfocitos T, que actúan moito máis rápido.
Con todo, na segunda vacina recibida do mesmo doante (se se recolle, está claro), os linfocitos B teñen preparados os seus mecanismos de produción de anticorpos e agriden máis rapidamente a vacina (lembrar Figura 1). Con todo, de cando en cando realízanse vacinas co mesmo doante, polo que o papel dos linfocitos B nos transplantes é moi reducido.
Os linfocitos T, pola contra, son as principais células causantes do rexeitamento vacunal. Estas células distribúense en cinco poboacións, cada una delas cunha función específica.

No rexeitamento de transplantes as poboacións afectadas son dúas: Os linfocitos T auxiliar (TH) e T citotóxico (TC). Os asistentes T teñen un receptor na membrana paira recoñecer antígenos da clase HLA-II (ver figura 4). As T citotóxicas, pola súa banda, recoñecerán os antígenos da clase HLA-I (ver figura 5).
O mecanismo de rexeitamento do transplante é o seguinte:
Recoñecemento: os auxiliares T do fermento ven de forma estraña as células da vacina a través das súas antígenos HLA-II.
1.
axuda: Os axudantes T estimulan as T citotóxicas mediante un factor soluble (linfocina).
citosis: As T citotóxicas, pola súa banda, entran en contacto coas células da vacina (esta vez a través dos antígenos HLA-I) e realizan una acción de citotoxicidad ou citosis contra elas (Figura 10).
Isto provoca a morte das células da vacina, que son rexeitadas.
Por tanto, cando se rexeita o transplante, este mecanismo natural, creado en por si paira destruír células propias pavimentadas ou alteradas (mecanismo formado polos linfocitos HLA Ag e T), non cumpre coa súa obrigación orixinal (Figura 5) senón una función artificial (os transplantes son artificiais) (Figura 6).
Como evitar o rexeitamento
Emparellamento Email-Receptor
Como xa se mencionou, existe una relación directa entre o número de inconformidades e a porcentaxe de rexeitamento, é dicir, cando un sobe o outro e viceversa.
Aínda que os alelos son moi variables e, por tanto, os genotipos humanos son diferentes, una forma de evadirse do risco de rexeitamento consiste en atopar a un doante co genotipo HLA o máis parecido posible ao receptor.
Paira iso utilízanse diversas probas, entre as que destaca o Tipaje Téxtil.
Mediante o Tipaje Téxtil determínanse as especificidades HLA de varios doantes, seleccionando a máis compactativa co receptor.
A pesar de que esta técnica é aplicable a familiares do destinatario, non é o mesmo aplicala a doantes que non están relacionados con el por algúns inconvenientes.
Desgraciadamente, a pesar da Tipificación Téxtil máis atenta, sempre hai algunha inconformidad. Por tanto, a maioría das veces os médicos deben recorrer á Inmunosupresión.
Inmunosupresión
A inmunosupresión, é dicir, a supresión do Sistema Inmune do receptor, pódese conseguir por varios métodos. Entre elas pódense citar a irradiación, as drogas antimitóticas e o soro ou sero antilinfocítico.
A irradiación do tecido linfoide do receptor elimina as células que realizan a acción citolítica, co que diminúe a forza do rexeitamento.
As drogas antimitóticas impiden a proliferación linfocitaria do receptor, eliminando a resposta inmune celular fronte aos antígenos do doante. As drogas máis utilizadas son a ciclosporina A, a acatioprina e a ciclofosfamida.
Hoxe son anticorpos contra a TDT do destinatario. Desta forma bloquéanse as células T e redúcese a capacidade de rexeitamento.
A pesar de que existen moitos medios paira evitar ou reducir o rexeitamento, ningún é completo e peor aínda, todos teñen inconveniente
Por iso, a solución completa paira combater o rexeitamento ao transplante segue lonxe. Os logros que se van a detectar no futuro nesta materia parecen haberse conseguido estreitamente cos avances da Inmunología.





