Diarreas
Cuando el niño, y sobre todo el lactante, oye tener diarreas, ¿valora el médico y el padre del niño lo mismo? Mi respuesta es negativa y por eso voy a intentar definir el cuadro por delante de todo.
¿Qué son las diarreas?
Es más importante definir la definición de lo que se cree, ya que muchas veces el hecho de que los heces sean más acuosos o más blandos que los convencionales puede hacer que los padres se preocupen sin demasiado motivo. Normalmente los heces de un niño criado con pecho tienen un aspecto cremoso, ligeramente líquido, mientras que los de alimentación con leche de farmacia son aparentemente más consistentes.
Antes de que el médico indique que hay diarreas, valorará la consistencia de los heces y el número de veces que el niño lo ha hecho al día. Tampoco faltará alguna otra característica del transtorno intestinal, como el dolor abdominal, por lo que el niño puede estar nervioso, llorando y sin apetito. Los vómitos también aparecen con bastante frecuencia, lo que nos indica que el estómago también está confuso. Se trata de una gastroenteritis que afecta simultáneamente al estómago y al intestino. El cuadro puede ser más grave y las razones son muy diferentes.

En el caso de niños más curvos y adultos, las diarreas suelen ser automugadas, pero en los lactantes deben ser consideradas como cuadros graves por el posible riesgo de deshidratación.
¿Qué produce diarrea?
Como se ha comentado anteriormente, las causas de las diarreas pueden ser muchas y muy diferentes, pero la más frecuente es la presencia de algún error o hancascarización en la alimentación (por ejemplo, comida fuera de lo habitual), lo que provocará una exageración. Normalmente estos casos suelen ser ligeros.
La causa de la diarrea aguda en otras ocasiones es la inflamación inespecífica de la mucosa gastrointestinal o una inflamación con causa infecciosa. De ellos, los más frecuentes son los virus (microorganismos de muy pequeño tamaño). Los virus son resistentes a los antibióticos, por lo que la terapéutica no tiene un papel en este sentido. Las diarreas infecciosas bacterianas son menos frecuentes: son más evidentes en sintomatología y dependiendo de las características del cuadro, los síntomas y la duración del cuadro, el médico solicitará un cultivo bacteriológico de las heces (coprocultivo) para detectar la presencia de algún germen. Una vez comprobado esto, el pediatra recetará el tratamiento antibiótico adecuado en aquellos casos en los que sea necesario.
En menos ocasiones se observan diarreas provocadas por cheque intestinal (por ejemplo, la musculatura lamblia) que, a pesar de su rareza, provocan en las guarderías grandes endredos.
Las infecciones ajenas al aparato digestivo también pueden producir diarreas. Por ello, y a modo de ejemplo, no sorprenda que un niño acuda a la consulta por causas descendentes (con o sin fiebre) y que el diagnóstico pediátrico sea una otitis, es decir, una inflamación del oído medio o una infección de la cavidad posterior de la membrana tímpano. Se dice que este tipo de diarreas son parenterales, es decir, originalmente producidas fuera del aparato digestivo.
La diarrea puede deberse a la administración de ciertos fármacos o medicamentos. Entre estos medicamentos hay que mencionar algunos antibióticos, ya que además de eliminar los gérmenes nocivos, destruyen otros gérmenes beneficiosos que ayudan a la digestión de los alimentos. De esta forma se alterará el ecosistema intestinal dando lugar a una situación denominada desbacteriosis.
Hay causas más extrañas, de las que pensará el médico, una vez descartadas las más frecuentes.
Y para terminar de aclarar las cosas, tal vez tenías en cuenta que ese buen lector me he referido hasta ahora a diarreas agudas. Esta denominación de agudos se atribuye a una duración inferior a catorce días, normalmente la que se inicia de forma brusca, pudiendo producirse en algunos casos vómitos y fiebre. Este tipo de diarrea es la más frecuente en niños menores de tres años.
¿Qué hay que valorar en la diarrea aguda?
Aunque sea brevemente, conviene informar a los padres de una serie de síntomas y signos que, a la vista de la gravedad de la situación y de la necesidad o no de tratamiento por parte del pediatra, valorarán mejor. La existencia de fiebre y la cuantía, el sueño (sobre todo si es especial y habitual), la falta de apetito (que puede llegar a ser total) son los datos que el pediatra valorará detalladamente.
Si el niño toma pecho, también son importantes los medicamentos que toma la madre. También los nuevos alimentos que recientemente se introdujeron en la dieta del niño.
Otros factores a tener en cuenta son el contacto con la persona afectada por una infección gastrointestinal, la coincidencia de la diarrea con un viaje y la utilización de agua distinta a la utilizada habitualmente en la alimentación del niño.
Todos estos datos son de gran utilidad para el pediatra, así como otros que éste pueda solicitar en cada caso, para iniciar el tratamiento de la resolución del cuadro a la mayor brevedad posible. El uso inadecuado de dietas secantes durante demasiado tiempo, así como la administración prematura o innecesaria de medicamentos al niño, puede convertir una diarrea aguda leve en una diarrea de larga duración con todos los efectos adversos que ello conlleva.
¿Cómo tratar la diarrea?
Aunque no quede claro, la primera ley de oro indica que la administración de medicamentos, si fuera necesario, es un trabajo exclusivo del pediatra. Sin embargo, la madre tiene algo que hacer antes de acudir al médico, si el cuadro empieza bruscamente y los heces son repetidamente blandos.
La complicación más grave de las diarreas es la deshidratación, pérdida de líquidos, y la consiguiente pérdida de electrolitos (cloro, sodio, potasio, etc.) que afecta de forma inmediata al estado general del niño. La deshidratación ha sido durante muchos años la causa más frecuente de hospitalización de lactantes. Hoy, afortunadamente, esta situación se ve mucho menos en las familias gracias a la educación para la salud (y a los consejos de los pediatras).
No obstante, es conveniente que los padres conozcan los primeros síntomas de deshidratación y en caso de que aparezcan, acuda inmediatamente al servicio de urgencias. Pero conocer la forma de prevenirla es aún más interesante. Siempre se ha mencionado el signo de la arruga o del pliegue, que se dice cuando persiste la arruga adquirida con los dedos en la piel del vientre. Pero antes de ese signo hay otro que hay que conocer: la sequedad de las mucosas, que se manifiesta sobre todo en la lengüeta del niño, que se vuelve más tosca y áspera cuando se toca. En otras palabras, la deshidratación primero se toca y después se ve.
Existen en el mercado diferentes marcas de disolución para rehidratar al bebé por boca. El pediatra indicará siempre cuál es la más adecuada para el niño, así como la cantidad de agua a utilizar en cada caso y las cantidades a ofrecer al niño.
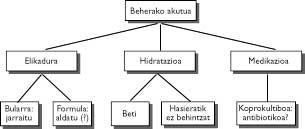
Además de la rehidratación, y a pesar de la importancia de lo dicho, la principal preocupación de los padres es la alimentación. Como en este trabajo no es posible citar y explicar todos los casos posibles, voy a resumir brevemente las ideas principales.
- En el caso de un niño que sólo toma pecho, conviene seguir lactancia, a pesar de que el azúcar más importante de la leche puede llegar a ser malabsorbido durante una temporada.
- En los niños que sólo toman leche artificial, y atendiendo a la gravedad del cuadro, algunos recomiendan la leche sin daños durante veinticuatro horas para continuar con la leche de fórmula tradicional.
- Todavía se duda de que los alimentos secantes utilizados habitualmente en el caso de la diarrea aguda, como arroz, zanahoria, manzana, plátano o limón, tienen un grado exacto de digestibilidad. No obstante, su utilización por un periodo de tiempo superior a cinco u ocho días es un aspecto a valorar positivamente, ya que con frecuencia la diarrea se ha alargado.
En cualquier caso, se ha demostrado claramente que en el caso de la diarrea la alimentación es continua, o mejor dicho que es conveniente una alimentación continua, ya que es la mejor vía para evitar el riesgo nutricional y el fantasma de la deshidratación.
Todo lo dicho debe considerarse como una norma general, ya que, como dice el proverbio, “no hay enfermedad, sino enfermos”, y por eso siempre hay que individualizarlo, cada caso (es decir, cada niño, cada familia, etc.) analizando y adoptando las medidas necesarias y recomendándolas (ver esquema).





