Artroplastia de maluc

L'artroplastia de maluc consisteix a substituir la superfície de l'articulació del maluc per materials artificials. Aquesta articulació, com qualsevol articulació, a vegades es veu afectada per diferents malalties en les seves superfícies, destruint el cartílag de la superfície articular o l'os subcondrial. Tot això produeix en el pacient tres efectes funcionals bàsics que sofreix en la seva vida quotidiana: coixesa, dolor i pèrdua de moviment.
Història
L'artroplastia de maluc complet és el mètode de reconstrucció articular més utilitzat a tot el món.
L'evolució de les pròtesis de maluc es va materialitzar en tres àrees: la millora dels dissenys de pròtesis, la millora de les tècniques de fabricació mitjançant l'ús de materials cada vegada més adequats i el coneixement més profund de la mecànica de maluc mitjançant la millora de les tècniques quirúrgiques.
La fabricació de les primeres pròtesis es va iniciar en el segle passat, però a causa de la baixa qualitat de les matèries primeres (plom, alumini, zinc, cuir, boli, boix, ...) van ser derrotes totals.
Les primeres pròtesis s'utilitzaven per a modificar una de les dues superfícies de l'articulació i la superfície era únicament el cap del fèmur (només canviaven la part femur del maluc sense canviar el cotilo). En aquesta línia van partir les primeres pròtesis de materials moderns. Les pròtesis femorals d'acer i cromoconalto daten dels anys cinquanta. Aquestes pròtesis canviaven la superfície del cap del fèmur com un capell. Per això se'ls denominava “pròtesi de copa”. Els germans Judet van començar a col·locar pròtesis acríliques en els anys quaranta. En els anys seixanta van començar a col·locar-se pròtesis ceflónicas de tefló sense cap resultat.

Per a llavors ja es van presentar les noves pròtesis metàl·liques, però que en lloc del capell o o dissenyador tenien una arrel metàl·lica per a plantar dins del canal de la medul·la espinal. Els primers exemples van ser les pròtesis de Thomson i Moore.
Però totes aquestes endopròtesis femorals tenien el mateix problema: ja que se substituïa una de les dues superfícies de l'articulació, el joc es realitzava entre el cotilo amb cartílag i la pròtesi metàl·lica. D'aquesta manera el cotilo s'erosionava ràpidament i als pocs anys les mines es recuperaven. Per tant, i a la vista d'aquest problema, es va considerar com a solució més adequada la substitució de totes dues superfícies. Així va començar la generació de pròtesis completes fins avui. La primera generació de pròtesis completes van ser les pròtesis d'Urist, Ring i Mckee-Star. En aquestes pròtesis les dues superfícies articulars eren metàl·liques; pròtesi d'alta fricció. La conseqüència va ser la relaxació de les pròtesis i l'aparició de noves malalties.
Quan va començar el camí de tota la pròtesi, calia solucionar un altre problema: estudiar i seleccionar materials que suportaven el moviment i la fricció articular. I en aquest sentit cal considerar com a pioners els treballs de Sir John Charnley, que va explorar tots els camps de la pròtesi de maluc.
Un dels avanços reeixits per Charnley va ser trobar la consistència de la unió entre la pròtesi i l'os. Va obtenir aquest punt amb ciment o ciment acrílic, polimeritzant o endurint a temperatura ambient natural. En analitzar els resultats d'un nou model de pròtesi es pren com a punt de referència la pròtesi de Charnley.

Els estudis dels últims anys i dels nous models actuals van per dues vies: la via d'estudi que pretén aconseguir pròtesi sense ciment acrílic o ciment acrílic i la via del ciment acrílic, tractant d'aconseguir millores en el ciment.
Components i materials de la pròtesi
Des que en 1959 Charnley va presentar la seva pròtesi, aquesta ha sofert nombroses transformacions en el seu disseny, materials i solucions i mitjans de pastat en l'os. Com seria llarg i complicat fer una llista de tots els canvis i models que han aparegut en el mercat, triaré un model general i descriuré els més habituals que existeixen en aquest.

En qualsevol pròtesi actual caldria diferenciar els dos components que sofreixen fricció, els components de suport i els sistemes d'unió.
Dos components sotmesos a fricció
La copa o cúpula semiesfèrica del cotilo i els complements femorals esfèrics.
El principal problema que s'ha hagut de resoldre en aquest camp ha estat la consecució d'una fricció de baix nivell entre els components, reduint en la mesura del possible el desgast que generaria l'ús. S'utilitzen quatre tipus de binomis o parelles diferents i s'utilitzen en els següents accessoris: metall/metall, plàstic/metall, plàstic/ceràmica i ceràmica/ceràmica. D'aquests quatre models, el metall/metall és el que es troba actualment totalment exclòs.
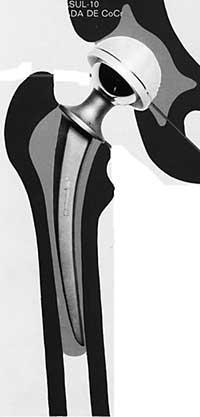
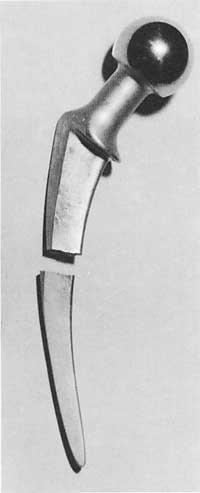
El cap es col·loca en l'arrel que s'insereix en el canal de fèmur. En algunes pròtesis el cap, el coll i l'arrel formen una sola peça, però en la majoria dels casos presenta dues peces diferents.
Components suport
És el transmitent del pes o de les forces. És l'arrel de la pròtesi i és gairebé sempre metàl·lica. Aquest component cobreix la distància del cap a l'os (transmetent càrregues) i es col·loca en el canal de la medul·la espinal. És l'aspecte que més canvis ha sofert.
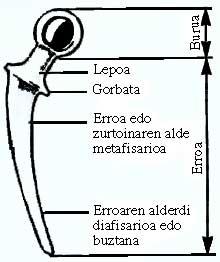
L'arrel es divideix en quatre parts: coll, corbata (no apareix en molts models), part metafisaria de l'arrel (part subjacent) i part diafisaria o cua de l'arrel.
Els models de disseny d'aquestes dues últimes parts de l'arrel han augmentat considerablement quant a longitud, curvatura, forma de tall i matisos superficials.
L'arrel sempre és metàl·lica i entre els metalls els més utilitzats són els acers, cobalts de crom o estelitas i titani.
Sistemes d'unió
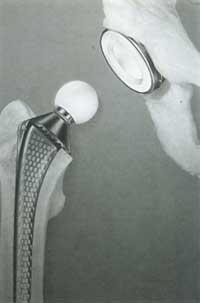
Els accessoris de les pròtesis descrits fins al moment han d'unir-se als ossos del cos (cotilo i fèmur) perquè es produeixi la transmissió de forces.
Segons la forma en què la pròtesi s'associa a l'os, existeixen dos sistemes o conjunts de pròtesis: els que utilitzen ciment acrílic per a realitzar la unió i les pròtesis que s'han imposat a pressió sense ciment.
Charnley va ser pionera en la utilització de ciment acrílic en la seva pròtesi. En realitat aquest material és una resina de metil polimetacrilato a la qual se li atribueixen alguns inconvenients: l'escalfament que es produeix en la reacció d'enduriment en el moment de la seva col·locació, la toxicitat, la fragilitat i la desestructuració del ciment que es produeix amb el temps per la seva baixa resistència a la fatiga. Algunes són reals, altres més teòriques.
Al principi es considerava que el ciment acrílic era un mitjà de pegar la pròtesi, per la qual cosa es considerava que com més ciment es col·loqués millor. A mesura que s'ha anat coneixent i aprofundint en l'experiència s'ha anat descobrint que no hi ha adhesivitat. La seva funció és realitzar la interfase entre la pròtesi i l'os, és a dir, l'adaptació. Segons aquesta teoria, el ciment hauria d'usar-se de manera prudent i el menys possible, dispersant-lo homogèniament en la interfase entre la pròtesi i l'os.
En el cas de pròtesi que utilitzen sistemes de fixació biològica, el metall de les pròtesis s'uneix directament a l'os. Fa uns vint anys que va començar aquest sistema. La superfície de la pròtesi està farcida d'arrugues i porus. Així l'os, quan creix, pot agarrar-se fermament a la pròtesi entrant en porus i arrugues. En conseqüència, s'aconsegueix la unió entre la pròtesi i l'os.
La introducció de l'os a la superfície de pròtesi requereix una unió temporal primària de la pròtesi, que s'obté per pressió, mitjançant la unió de la peça protètica a l'os mitjançant uns caragols o mitjançant el caragolat directe de la peça de la pròtesi. En aquests casos, ha d'evitar-se la càrrega del membre portador de la pròtesi durant el desenvolupament de l'enllaç biològic o secundari.
Indicacions de la pròtesi de maluc
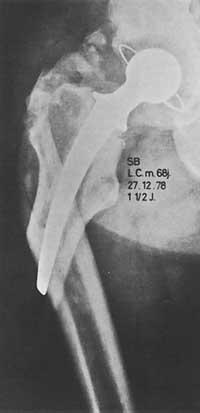
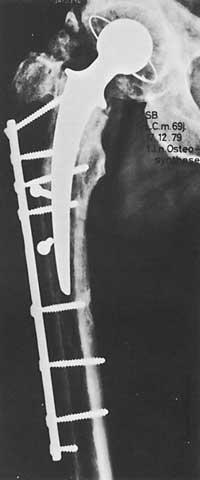
Al principi, la indicació per a col·locar pròtesi en el maluc era era un pacient discapacitat amb dolor major de 65 anys, quan anteriorment no es van obtenir resultats positius amb altres mesures de caràcter ezkirúrgico.
La funció del canvi tenia una importància secundària. Quan es van començar a descriure els bons resultats, les indicacions van començar a estendre's a altres malalties. Veure taula Malalties de maluc en les quals tota la pròtesi està indicada.
D'altra banda, cal saber que l'artroplastia total (pròtesi completa) no és l'únic tractament quirúrgic que es pot realitzar en el maluc a qui sofreix el dolor.
Abans de recomanar qualsevol intervenció reconstructiva de maluc, s'han d'utilitzar mesures no quirúrgiques fins al límit final (pèrdua de pes, medicació antiinflamatòria, circulació amb un bàcul i altres mesures ortopèdiques mèdiques). Amb aquestes mesures moltes vegades s'aconsegueix alleujar els dolors, evitant o retardant la necessitat d'artroplastia.
Per tant, la col·locació de pròtesi estaria indicada, encara que els dolors presos pels analgèsics normals impedeixen al pacient portar una vida normal. El dolor és la primera i completa indicació quirúrgica. Per això, els pacients que estan perdent el moviment del maluc no tenen indicació de col·locar la pròtesi si no tenen dolor ni dolor.
Contraindicacions
L'artroplastia és una cirurgia d'alt nivell. Cal tenir en compte les complicacions i la mortalitat (1%-2%).
Per això, abans de recomanar l'artroplastia és necessari indagar bé l'estat o la salut general del pacient, especialment les malalties renals, cardíaques, hepàtiques i cerebrals.
Les contraindicacions específiques per a l'artroplastia serien:
- Infecció activa prèvia de maluc.
- Una altra infecció corporal (orina, pulmó, pell, ...)
- Aparició de malalties de destrucció ràpida de l'os (osteo-porosis profunda, osteopenia progressiva generalitzada, ...)
- Articulació neurotrófica. Malaltia neurològica progressiva.
- Quan es troben afectats per càncer i en la zona de maluc hi ha importants manques òssies.
Durada mitjana de la pròtesi
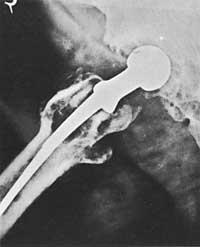
Un dels problemes més característics de la pròtesi de maluc és la predicció del termini de durada de la pròtesi.
Tots els estudis publicats mostren excel·lents resultats per als tres primers anys. A mitjà termini els resultats són molt bons. En un període de cinc anys el seu èxit oscil·la entre el 80% i el 90%. Els percentatges de fracàs comencen a incrementar-se a partir dels vuit anys. La degradació funcional s'inicia en els casos del 20-30% des de la intervenció fins al vuitè any, a causa de la relaxació d'algun component de la pròtesi.
Els mesuraments dels resultats a llarg termini presenten alguns inconvenients, ja que gairebé tots els pacients són ancians i tenen una activitat física molt reduïda. En altres ocasions, la pèrdua de la petjada dels pacients o la mort per una altra malaltia no poden determinar fins quan podria durar.
És més significatiu analitzar la durada de les pròtesis implantades en els joves, ja que en aquests casos l'esperança de vida és major i l'activitat física que s'exigeix a la pròtesi durant aquests anys és molt major.
Les estadístiques mostren que el risc de relaxació en els joves és un 20% superior a l'habitual. Aquests resultats justifiquen la necessitat de ser prudent abans de posar una pròtesi a un jove.
Complicacions
És necessari dir que gràcies als avanços de la medicina s'ha reduït considerablement el nombre de complicacions.
Algunes complicacions de tota l'artroplastia tenen a veure directament amb la intervenció o amb la mateixa tècnica. Unes altres són complicacions relacionades amb la salut general del pacient.
Totes les dades que disposem sobre les complicacions pròpies del tècnic o de la pròpia artroplastia procedeixen d'estudis realitzats en artroplastias cementadas. Quant a
les complicacions de les artroplastias sense ciment, per l'experiència de pocs anys encara no disposem de dades concretes i es limiten a tres punts: trencament del fèmur en posar l'arrel a pressió, afluixament de la copa o arrel del cotilo i desaparició de l'os de l'osteolisis o metafísica del fèmur.
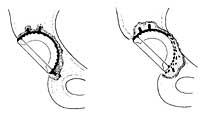
b) Lasaipe del segon tipus de la pròtesi de cotilo: ciment acrílic dividit i pròtesi desplaçada. L'osteolisis és important.
Les complicacions que poden presentar-se són: trencament de la ingestió (que s'està reduint), luxació de la pròtesi (que rares vegades es produeix), coáculos postoperatoris (que s'ha reduït molt), infeccions urinàries postoperatòries (que es reparen fàcilment i a curt termini), infecció de la pròtesi postoperatòria (que és la complicació més temuda, però que es produeix en un 0,5%-1%), infecció tardana de la pròtesi (que es produeix una heterogeneïtat entorn de 10%). Pot impedir el moviment de la pròtesi, en diferent mesura segons els casos. Es produeix en un 5%. ).
El futur de la pròtesi
El futur de la pròtesi de maluc s'està treballant actualment en dues àrees: recerca i disseny de nous materials i millores tècniques operatòries.
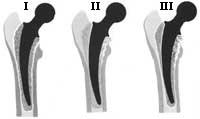
Lasaipena I: lasaipe entre os i ciment acrílic.
II. lasaipena: lasaipe entre el ciment acrílic i l'arrel metàl·lica.
III. lasaipena: suma de tipus de lasaipes anteriors
L'àrea de nous materials està investigant en tres àrees: en la reducció de la fricció, en els components que serveixen de suport i en l'àrea d'unió o sistema de fixació.
Les millores tècniques operatòries es basen en tres criteris: aconseguir una bona reconstrucció arquitectònica del maluc, aconseguir la menor agressivitat del teixit tou i reduir els riscos de complicacions.
S'hauria de prestar especial atenció a reduir el risc de la tècnica operatòria. A França, per exemple, en els últims anys s'han col·locat més de 50.000 pròtesis de maluc. El futur d'aquestes pròtesis dependrà, sens dubte, dels materials, però en gran manera de la qualitat de la tècnica d'implantació de la pròtesi.
La tècnica quirúrgica no s'aprèn en llibres i papers publicitaris. És el resultat d'un treball en equip constant que requereix un bon coneixement de l'anatomia, la comprensió de les lleis protètiques i una rigorosa visió crítica.
Sobre el pacient portador de pròtesi

Les mentalitats han canviat en els pacients. Fa 20-30 anys la col·locació de la pròtesi era una mentura pel nombre de complicacions que hi havia.
En l'actualitat, hem entrat en l'època de la rutinització i s'ha estès molt el reconeixement i la confiança en la pròtesi.
El desig d'un pacient de moure's en el seu cotxe un mes després del dia de la cirurgia s'ha convertit en una cosa gairebé quotidiana. Uns altres volen que la pròtesi s'iniciï o segueixi en els seus gustos.
No és possible realitzar un llistat exhaustiu de tots els moviments i tasques recomanades i no recomanades de moment. Quan el pacient està hospitalitzat cal “educar-lo” indicant quines actituds ha d'evitar i quina potenciació ha d'adoptar perquè no es produeixin localitzacions postoperatòries segons el model de pròtesi.
Haurien d'evitar-se els esports que puguin provocar cops en la vida quotidiana. Els límits de l'exercici o de la sonorització no són determinables, ja que existeixen grans diferències segons els casos.
MALALTIES DE MALUC AMB PRÒTESI TOTAL INDICADA
- Artritis:
a) reumàtica
b) artritis reumàtica juvenil (Malaltia de Still)
c) espondilitis anquilopoyética
d) artritis degenerativa:
– primari
– secundari o consecutiu:
– epifisiolisis del capçal femoral
– displàsia o luxació de maluc
per naixement – luxació
traumàtica – coxa launa (Leeg —calve— Malaltia de Perthes)
– trencament traumàtic del cotilo
– hemofília - Necrosi abascales (del cap del fèmur):
– com a conseqüència de la fractura o de la
localització
– idiopàtica – epifisiólisis del
capçal femoral – hemoglobinopaties (malaltia
drepanocítica) – malaltia
renal – per cortisona
– alcoholisme
– malaltia de bussejadors
– lupus
– malaltia de Gaucher - Pseudoartrosi: fractures d'os de maluc o coll femoral que afecten al capdavant femoral
- Artritis piogèniques o osteomielitis:
– hematógeno
– postquirúrgico - Tuberculosi
- Fang o per naixement
- Fusió maluc (anquilosi)
- Fracassos d'operacions prèvies: a) osteotomía; b) artroplastias de copa; c) pròtesis parcials o cefàliques; c) tècnica de Girlestone; e) fracàs de la pròtesi total col·locada anteriorment.
- Càncer que capta cotilo o cap femoral
- Malalties hereditàries (ex. acondroplasia).





