Pódese previr o cancro de pescozo de útero?

Os causantes deste tipo de cancro son uns virus, os papilomabirus humanos. A infección destes virus é moi común en todo o mundo e produce infeccións cutáneas e/ou mucosas. Coñécense moitos tipos de papilomavvirus ou genotipos humanos, máis de 120, que producen diferentes tipos de infeccións. Por exemplo, as verrugas cutáneas débense principalmente aos genotipos 1, 2 e 4, mentres que outros genotipos provocan infeccións das mucosas. Afortunadamente, nas infeccións das mucosas, só algúns destes genotipos son oncogénicos (entre 15 e 20 aproximadamente). Por iso, en función da capacidade oncogénica destes virus, clasificamos genotipos de diferentes tipos: papilomabiruses humanos de baixo risco (genotipos 6 e 11) e papilomabiruses humanos de alto risco (genotipos 16, 18, 31 e 45).
Os papilomavirus humanos que afectan ás mucosas xenital transmítense mediante relacións sexuais. As lesións producidas na pel xenital denomínanse cóndilomas acuminados e son verrugas, orixinadas xeralmente polo genotipo 6 ou 11. Estas lesións poden aumentar durante o embarazo ou en situacións nas que o sistema inmunitario estea debilitado e adoptar a forma dunha coliflor. Normalmente estas infeccións xenital son benignas e desaparecen. Con todo, en ocasións, outros papilomavirus humanos poden producir neoplasias intrepítoriales, displasias e carcinoma, e causar cancro de pescozo de útero. A causa principal destas lesións malignas é o genotipo 16, aínda que tamén poden participar outros (genotipos 18, 31 e 45).
Factores de risco
A infección dos papilomavirus humanos nas mucosas xenital e, por tanto, a aparición do cancro, son factores que favorecen a aparición da mocidade e as relacións sexuais. Na actualidade é a infección que máis se transmite por vía sexual en todo o mundo, ademais de ter un grao de contaminación moi elevado. Ademais, a infección é máis común nas persoas que inician as relacións sexuais de forma temperá e, especialmente, nas mulleres novas cun alto número de membros sexuais. Isto débese a que os virus se adhiren moi ben ás células epiteliales situadas no colo do útero, debido aos cambios que se producen na propia adolescencia. A incidencia da infección diminúe ao longo dos anos e aumenta de novo nos anos previos e posteriores á menopausa.
Outros factores que inflúen na infección son a alimentación, o tabaco, os cambios no sistema inmunitario, a infección con outros axentes infecciosos (herpes simple ou Chlamydia), o embarazo múltiple e os anticonceptivos orais.
Síntomas
Normalmente, a infección dos papilomavirus humanos xenital non dá signos nin síntomas significativos ao principio. A infección prodúcese por tanto durante as primeiras relacións sexuais. Posteriormente, estes virus quedan sen expresarse, podendo permanecer en estado de orixe intracelular durante moitos anos. De feito, desde a aparición da infección e a aparición da lesión maligna pasan moitos anos, polo menos 10. Por iso, o cancro de pescozo de útero non aparece nas mozas novas e é máis frecuente a partir dos 45-50 anos. No entanto, cando aparezan algúns síntomas é conveniente realizar algunhas probas paira saber si existe infección. Os síntomas poden ser: hemorraxia vaginal, fluxo vaginal anormal, dor pélvico ou dor durante as relacións sexuais.
Prevención de parabén
Actualmente, a única medida paira previr este tipo de cancro é a realización dun estudo xinecolóxico. Mediante probas neste estudo pódese detectar a presenza de infección. Algunhas das probas que se poden realizar son a citología ou o test de Papanicolau. Nestas probas tómanse células da superficie do colo do útero e obsérvanse no microscopio paira comprobar a existencia de estruturas anormais. Con todo, estas probas, aínda que son recomendables paira todas as mulleres que teñen relacións sexuais, non se realizan moitas veces, especialmente en territorios non desenvolvidos. En ocasións prodúcense cando aparecen lesións, polo que cando aparece a enfermidade aplícase un tratamento que nalgúns casos é demasiado tarde. Por tanto, esta prevención non controla a infección. Por iso, a investigación e obtención de vacinas contra papilomabirus humanos foi un gran impulso.
Actualmente existen dous tipos de vacúas paira a prevención e control do cancro de pescozo de útero. Estas vacúas profilácticas están baseadas no virus ( L1 virus-like particles ), de feito están formadas pola proteína L1 do virus e teñen o mesmo aspecto que este, pero ao non conter o xenoma do virus non poden causar a enfermidade. Son moi inmunógenos, polo que estimulan a formación de anticorpos e conseguen así protexelos.
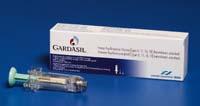
A primeira vacina, denominada Gardasil (Sanofi Pasteur MSD), está fabricada con catro tipos de papilomavvirus humanos (16, 18, 6 e 11), mentres que a segunda, denominada Cervarix (da casa GSK), consta unicamente de dúas genotipos (16 e 18). De momento, o único recoñecido a nivel mundial é o primeiro, porque o outro aínda ten que pasar unhas probas paira comercializalo.
Sabendo que a maioría dos cancros do colo do útero (70%) débense aos genotipos 16 e 18 e que o 90% das verrugas xenital débense aos tipos 6 e 11, parece que esta vacina profiláctica que existe no mercado vai ter moito éxito. Ademais, segundo os últimos estudos, una vez administrada esta vacina non só diminúe a infección destes genotipos, senón tamén doutros genotipos (31, 45, ...). Isto débese a que se producen reaccións cruzadas.
Sabendo cando empeza a infección dos papilomavirus humanos, parece que o mellor sería que a vacina se puxese antes de que entrase en contacto co virus, é dicir, antes de ter relacións sexuais. Por tanto, o máis conveniente sería que as mozas se integrasen antes da adolescencia e na adolescencia (entre 9 e 13 anos). A vacinación preventiva do cancro de pescozo de útero realízase na maioría dos territorios da Unión Europea desde principios deste ano. No noso territorio, Osakidetza aprobou a realización deste programa de vacinación e recentemente anunciou que a campaña de vacinación comezará este ano, de feito a vacina Gardasil xa está nas farmacias. Aquí vacinarase ás mozas de 11 a 13 anos en tres dose.
A implantación dun eficaz programa de vacinación do papilomavirus humano reduciría a mortalidade non só no noso territorio, senón tamén nos territorios non desenvolvidos, e en particular neles, e, máis aínda, reduciría os custos sanitarios, xa que se debería reducir a produción de citología.






